听神经瘤是起源于听神经鞘的肿瘤,是颅内常见的良性肿瘤之一,占颅内肿瘤的10%左右,占桥小脑角区肿瘤的90%左右。听神经瘤病人常常出现一侧的耳鸣,进而出现听力下降,有些病人甚至会出现耳聋,听神经瘤如果瘤体较大,往往会影响面神经、三叉神经等,可以出现面肌痉挛、面瘫、面部麻木等症状。听神经瘤会复发吗?
听神经瘤要早期的给予手术治疗,一般是全麻下给予开颅手术肿瘤切除,听神经瘤常常侵犯内耳,有时手术不能完全切除肿瘤。术后要考虑给予放疗以防复发,听神经瘤是有可能复发的,复发的原因是肿瘤没有完全切除,听神经瘤复发率相对较低,一般预后相对较好。
听神经瘤会复发吗?复发听神经瘤多数为残留肿瘤复发生长!
1、内听道内残留未处理(较常见,易复发,生长快)
2、与颅神经粘连紧密残留,桥池段,内听道出口
3、与脑干组织、血管粘连紧密残留
4、因肿瘤血供丰富、位于天幕缘等。
听神经瘤7次手术,7次复发,有的救吗?
7次手术7次复发,这对很多患者来说难以想象。10年间患者所遭受的精神已经身体的痛苦可想而知,当然该名患者的勇气与坚强也是支撑他最后一次手术成功的重要原因。Adam回忆称,他出现的一个症状是右耳突然感到“堵塞”,就像是溺水的感觉,而且还伴有钝痛。没有太过注意,但没过几天舌头有些麻痹,甚至开始影响正常讲话和进食时,他才前往医院检查,结果却发现自己患上了听神经瘤,Adam十余年间接受了七次外科手术,不幸的是病情仍在不断恶化......
听神经瘤七次复发时,Adam已经出现了脑干及各种颅神经及肢体运动平衡损伤等症状,面瘫HB分级为V级、面部感觉麻木,眼球运动障碍,听力严重下降,吞咽困难,还伴有严重的不协调综合征和共济失调,即使在他人的帮助下也无法行走,在三次手术后还被植入脑室-腹腔分流管,患者有呼吸功能不全,但无需依赖呼吸机。到此时已经没有医生愿意为他手术了,因为肿瘤对脑干造成了压迫,手术难度较大,而且术后情况很可能更糟,但Adam并未放弃,他决心到国际神经外科中心治疗,进行自己的8次手术。
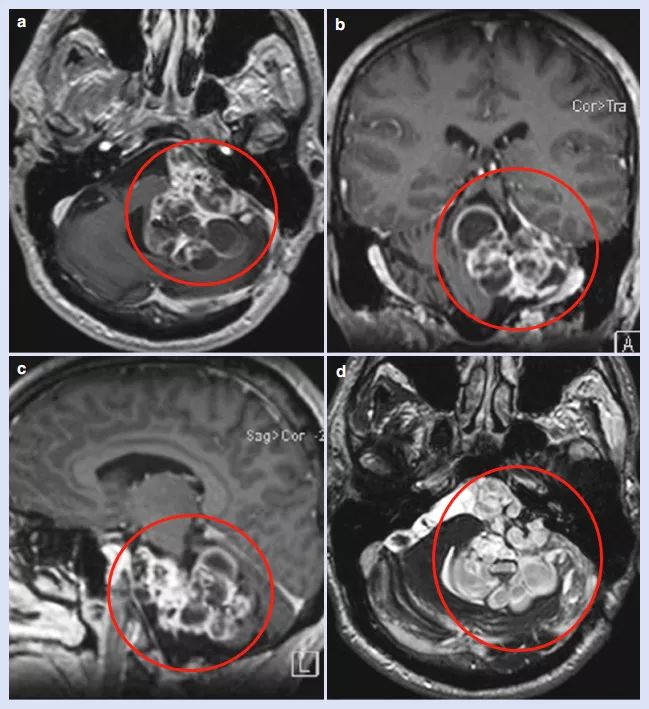
术前MRI图像,脑干小脑角区较大肿瘤占位,严重压迫脑干
事实证明他的决定明智,因为德国汉诺威国际神经外科研究所(INI)神经外科教授在详细研究了他的病历资料后,表示可以为他完成这台高难度手术。因Adam的病情已经严重,考虑到肿瘤较大、已对脑干和下颅神经造成严重的压迫与损伤,为了术中的生命顺利,在手术前为他做了气管切开术。
尽管肿瘤与周围组织严重粘连、正常组织结构损害、蛛网膜平面缺失,医生仍通过标准的乙状窦后入路(RS)为Adam顺利全切了较大的听神经瘤,但术中却无法识别面神经、面神经损伤严重,因其早已在以往的手术中被损害了,如果一次手术就能在确定患者顺利和神经功能保护的前提下全切肿瘤,肿瘤很可能不会这样频繁地复发,面、听神经可以得到较好保存,避免脑干及多种颅神经损伤的并发症,患者的生活质量也不会被牺牲至此。
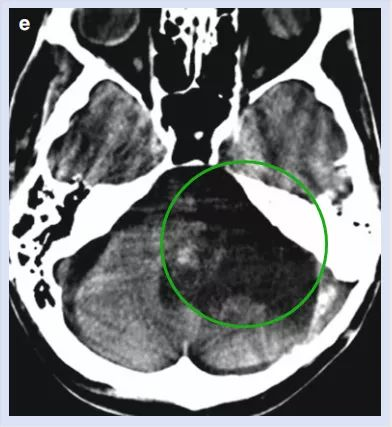
术后2周CT结果
因为患者病情复杂,术后给予延长强化治疗,身体各项功能逐渐好转,甚至可以停止使用呼吸机。他最初恶化的吞咽情况得到了好转,还移除了气管插管;平衡感和身体控制能力也得到了好转,出院时他已经能在护士的照顾下行走了。
听神经瘤手术在颅底肿瘤手术中具有代表性。它难吗?很多神经外科医生表示,听神经瘤手术并不是什么高难度手术,并且很多医院都可以展开,但是为什么它还是具有挑战的神经外科手术之一?
做听神经瘤手术主要的挑战是什么呢?
简单来说主要两点挑战:面神经和听神经的保留
一,是面神经走行和形态的不确定性。我们强调听神经瘤手术神经功能的保护,就是要保留其连续性与完整性,保留的困难程度不与肿瘤大小相关,有时候面神经脑池段走行会发生90度急转,从脑干端起源之后到内听道口,再斜着90度的打折;有时面神经又会被推挤到肿瘤上较,这种走行的不确定性就造成面、听神经的定位困难。形态的不确定性多样,有时候肿瘤将面神经压得薄如蝉翼,甚至与蛛网膜一样的厚,有时又扇形或全程展开,较易损伤,无法取得理想的手术效果。
面神经走形和形态多样性
复杂的面神经走形图示,图自HANDBOOK OF OTOLARYNGOLOGY;HEAD AND NECK SURGER
二,是大型、富血供(有动脉、静脉性)的听神经瘤在手术过程中难以辨认神经。我们认为,较困难的是在面神经、听神经的脑干端附近有明确的供血动脉或粗大的引流静脉走行并发生出血,此时到底选择电凝止血还是要保留这个神经,进退两难。
三,是部分听神经瘤与脑干粘连紧密。那么在分离的时候,如果不掌握这些技巧,综合运用以达到顺利切除效果的话,在分离的过程当可能产生对脑干强烈的牵拉,造成术中的心率、血压的骤然变化,导致不能分离、全切肿瘤,甚至停止手术。因此是否能够顺利全切对术者要求较高。
总而言之,结合以上三个方面的挑战,以及本身肿瘤个体化差异、术者的手术技能以及手术团队的配合性等差异,都给听神经瘤手术带来了不小的挑战。




