提起开颅手术,许多脑膜瘤病患及家长都是万分恐惧的,作为一种良性病变,脑膜瘤不做手术可以控制吗?首先来了解一下,脑膜瘤不做手术可以长多大?
一个11个月大的男孩,右侧神经功能缺损。确诊脑膜瘤后没做手术,四到五周肿瘤增大,孩子的脑积水随之而越来越严重。
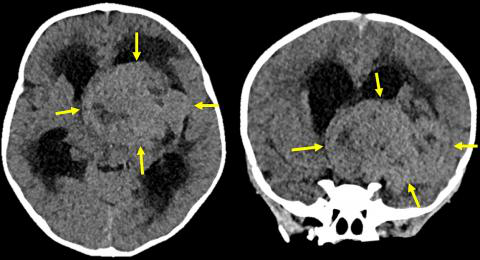
【一周:头部CT显示一个大的边界清楚的等密度(相对于灰质)中线鞍上肿块,中央低密度,可能坏死。肿块导致梗阻性脑积水、中度侧脑室扩大和室周水肿。】
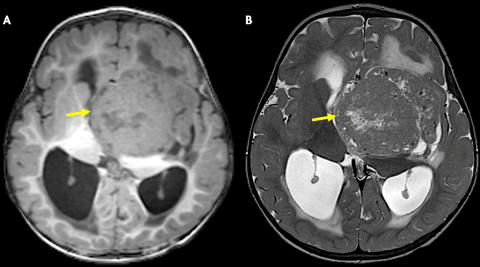
【二周:T1WI(A)和T2WI(B)轴位磁共振图像显示肿块为T1等信号(相对于皮质)和T2低信号。肿块导致梗阻性脑积水,导致中度侧脑室扩大和室周水肿。】
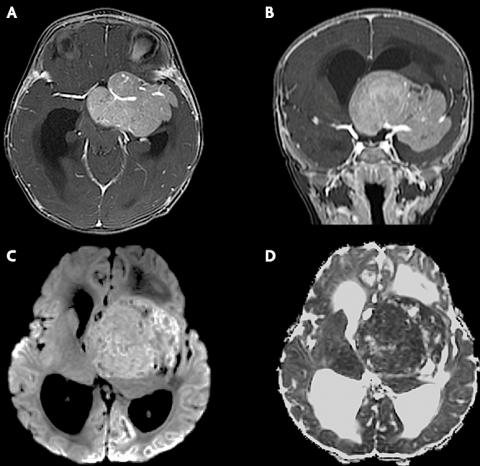
【三周:轴向(A)和冠状(B)对比增强T1WI显示包裹左侧大脑中动脉的较大鞍上肿块的增强。】
脑膜瘤都生长的很快吗?
短短两三周内,脑膜瘤就几乎充斥了孩子的整个大脑,很多人不禁要问,脑膜瘤都生长的很快吗?
事实上,不同级别的脑膜瘤生长速度也有所区别,I级肿瘤生长缓慢;II级肿瘤生长较快,常被称为非典型性脑膜瘤,占脑膜瘤病例的18%,组织和细胞异常增多。这些肿瘤生长速度比良性脑膜瘤快,常以脑侵犯为特征;III级肿瘤生长和扩散快,常被称为间变性或恶性脑膜瘤,其细胞异常增多,生长速度、对大脑的侵犯程度以及复发几率都是高于良性和非典型脑膜瘤的。
脑膜瘤的手术治疗策略
一、手术原则:手术切除脑膜瘤是较为合适的治疗手段。随着显微手术技术的发展,脑膜瘤的手术效果不断提高,使大多数病人得以治愈,手术原则是:控制出血、保护脑功能、力争全切。
除了脑膜瘤本身的级别(I级、II级、III级)以外,脑膜瘤切除的程度是影响脑膜瘤复发的一位重要因素。国际上脑膜瘤切除的分级多采用Simpson分级,从国际通行的Simpson分级表可以看出,切除程度越高,10年复发风险越低。

【现国际通行的Simpson分级评估脑膜瘤复发的关系】
在INC世界神经外科顾问团成员、国际脑膜瘤协会主席美国William T.Couldwell教授在对25例脑膜瘤患者手术报告分析中,5年复发率仅为8%。在另一组67例脑膜瘤患者中,总切除率达到82.3%,三年的复发率为7.1%,William T.Couldwell教授的脑膜瘤手术治疗结果更为理想。

二、手术方式的选择:目前,外科医生通常以三种手术方式来切除脑膜瘤,具体选择哪一种,要根据脑膜瘤的生长位置具体问题具体分析:
1.开颅手术:这是切除脑膜瘤的经典术式,直接将脑膜瘤暴露在医生的视线中,开颅术可用于在颅底部分,例如脑干与脊髓附近的复杂的肿瘤中,如枕骨大孔区、桥小脑角区以及海绵窦等位置。手术过程中,外科医生会在患者头皮上做一个切口并移除头骨的一小部分以形成开口,手术显微镜通常用于提升肿瘤和周围关键结构的高放大率,方便外科医生尽可能地剥离肿瘤。
INC世界神经外科顾问团成员、国际颅底肿瘤手术教授、德国INI国际神经学研究所Helmut Bertalanffy(巴特朗菲)教授是国际上复杂位置脑膜瘤开颅手术领域的专家,他建议要根据患者肿瘤生长位置、病情定制更适合的手术入路,这将使手术的顺利性和准确性大大提高。比如在他的一篇对于19例枕骨大孔区脑膜瘤案例分析中,全部枕骨大孔脑膜瘤患者均获得手术全切,且有着满意的术后效果跟踪,随访5年,没有病例死亡,也没有神经并发症,这种效果不论是对于医生还是对于患者来说,无疑都是振奋人心的。

相关阅读:枕骨大孔脑膜瘤全切记录|位置“刁钻”的脑膜瘤怎样才能完整切除?
2.经鼻神经内镜手术:随着医学技术的发展,对于部分颅底脑膜瘤,外科医生开始以微创方式进行脑膜瘤肿瘤切除,经鼻神经内镜手术应运而生,这种方法需要全身麻醉但是保持微创,这意味着它不需要打开头骨。与传统显微手术相比,神经内镜可以近距离抵达,且术中视野良好、立体感强,能靠近观察肿瘤及周边血管、神经、脑组织等,使得解剖位置更精确,不易误入术区周围正常间隙,进而让术者看得更加清楚,手术更准确。此外,神经内镜还能被置入瘤腔中检查有无肿瘤残余,从而更细致地控制深部肿瘤的切除范围避免术后复发。
为方便经鼻神经内镜的操作,INC世界神经外科顾问团成员、世界神经外科联合会(WFNS)颅底手术委员会主席法国Sebastien Froelich教授还了神经内镜“筷子手法”。原本需要两人操作的手术仪器,现在只需一人来操作,“筷子手法”解决了手术过程中存在的配合问题,也很大水平上提高了手术效果和准确度。
3.神经内镜辅助显微镜手术:INC世界神经外科顾问团成员、国际神经内镜联合会主席德国Henry W.S.Schroeder教授曾于2019年11月来华参加INC世界神经外科顾问团二届年会,期间,他受邀在“2019姑苏神外沙龙”上交流其关于内镜辅助显微镜技术的独到治疗技术,他曾在会上指出,显微镜和内镜都是神经外科医生的光学工具,内镜是对显微外科强有力的补充,有了内镜的协助,可以减少对神经血管结构的牵拉,减少需要磨除的颅底骨质。目前,神经内镜辅助显微镜已是趋势和必然,一般临床上对于岩斜区肿瘤、桥小脑角肿瘤、鞍结节脑膜瘤等手术,也时常运用到内镜辅助显微镜技术,期待显微镜和内镜可以结合在一起,为更多脑肿瘤及神经外科病人造福。

三、主刀医生的选择:对于解剖位置比较深的脑膜瘤,例如枕骨大孔区、大脑镰旁、岩斜区等区域,往往由于位置不同,手术难度大,导致切除不干净,如果强行切除,偏瘫等副作用的风险就急剧升高。而寻找国际神经外科专家的手术治疗,为的就是对于高难度手术的高切除率、低风险、低副作用,而且脑膜瘤如果一开始手术能够越接近理论意义的全切,那么复发的可能性就越低,无进展生存期(PFS)就越长,总体预后(Prognosis)和总生存期(OS)就越好,生活质量也会得到保障。
INC国际神经外科温馨提示:多数脑膜瘤属于良性肿瘤,如果脑膜瘤很小且无症状,可暂时先密切观察。对于出现症状需要治疗的脑膜瘤,手术完全切除是主要的治疗方法。患者得了脑膜瘤,无需恐慌,可参照国内外脑膜瘤治疗规范治疗,尽可能寻求肿瘤全切,将使治疗效果事半功倍。




