尽管在十九世纪就有脑膜附着瘤的报道,但是在库欣和艾森哈特的提出性著作《脑膜瘤:它们的分类、区域行为、生活史和外科最终结果》出版后,脑膜瘤作为一种独特的实体被规范化了,鉴于影像学在脑膜瘤诊断和治疗中的重要作用,除了不常见的放射照片外,这本纪念性专著中对影像学的讨论相对较少。
我们对颅内脑膜瘤认识的关键性进展,包括手术技术的发展,放射治疗的作用,以及对其生物学的重新关注,也许没有一个像影像学在其研究中的应用那样重要,从1902年一份影像学报告开始,在一位活著的病人中,以影像学表现为偏瘫、偏盲和头痛。在分析由哈维·库欣手术的95名病人中,脑膜瘤的影像学特征被扩展,指出血管、骨瘤改变、针状物的主要特征脑膜动脉通道的形成、弥漫性增厚、扩张和钙化。沃尔特·丹迪将肿瘤的肿块效应与其影像学特征结合起来,并介绍了脑室造影和气脑造影术,注射空气后心室系统的方向性畸变有助于脑膜瘤的定位。此外,丹迪强调了手术前肿瘤定位的重要性,从神经症状、体征和从这些早期影像学模式得出的推论推断。在最初的描述之后的几十年里,这一直是头颅成像的主要内容,尽管库欣本人不愿意采用它。根据早期影像学推断,早期影像学判断为库欣复发。
脑膜瘤影像学发展史上的下一个重要发展是脑血管造影在脑膜瘤影像学诊断中的应用动脉内染料注射与现有的放射照相方法的结合。Moniz在1927年提出了血管造影的概念,并在2年后与同事一开始描述了颅内脑膜瘤的血管造影结果。 List和Hodges报道了脑肿瘤的一个大系列血管造影,并强调了颅外循环和颅内循环对脑肿瘤的共同作用介入性肿瘤内血管性腮红是脑膜瘤的病理学表现。了解脑膜瘤对血管供体的共摄取,进一步启发临床医生通过术前对关键供体的栓塞来降低手术风险和失血,将血管造影从诊断工具转变为介入性战略。血管造影,无论是基于导管的还是非侵入性的,都是用来阐明邻近动脉和静脉结构的重要解剖结构。
1973年Godfrey Hounsfield爵士的CT和Paul Lauterbur的MRI的引入,使我们今天所知道的影像学在脑膜瘤的诊断和治疗中发挥了重要作用。这些强大的成像方式,加上静脉对比,阐明了脑膜瘤的轴外解剖起源及其模式在生长过程中,硬脑膜的扩散常常远远超出肿瘤体积的范围,相邻骨的不同程度受累,伴有溶解性或骨质增生的改变,以及神经血管结构的典型受累和偏移。CT和MRI对脑膜瘤外观和邻近组织的独特分辨力促进了术前计划和手术技术的并行发展,提高了对手术风险的认识,并允许从多个隔室对脑膜瘤进行更完全的切除。此外,重要的动静脉关系现在可以通过CT或MR血管造影进行更详细的研究。
脑膜瘤的影像学诊断通常在CT和MRI评估中确定。然而,将残留或复发的肿瘤与术后或放疗后的变化区分开来有时可能会很困难。在这些情况下,现代成像技术利用了脑膜瘤生物学的特性:例如,核闪烁扫描或正电子发射断层扫描(PET)可以检测到放射性标记的生长抑素激动剂奥曲肽及其与肿瘤特异性生长抑素受体(如SSTR II)的结合。
CT和MRI的常规可用性为追踪肿瘤生长提供了可靠的非侵入性手段,允许在无症状患者随时间成像的情况下推断脑膜瘤的自然病史。在神经外科的早期,当病人出现神经症状后,影像学被用来确认和定位肿瘤,现在肿瘤经常被偶然发现。决定用连续成像来治疗或跟踪假定的脑膜瘤,这使得人们对单凭影像学特征来评估肿瘤行为甚至分级产生了兴趣。这就迫使我们对那些肿瘤在最初确诊时是小而无症状的病人需要治疗进行严格的评估。这导致了对常规MRI和前沿成像模式(如MR光谱学或PET)的特定特征的详细研究,以便从成像特征推断肿瘤行为。
MRI鉴别诊断
脑膜瘤占全部原发性中枢神经系统肿瘤的三分之一以上,占非恶性中枢神经系统肿瘤的一半以上,并以轴外病变为主。尽管如此,脑膜瘤仍有广泛的鉴别诊断,包括硬脑膜转移(例如肺、乳腺或腺原发灶)、淋巴瘤和白血病(即粒细胞肉瘤)、孤立性纤维瘤和血管外皮细胞瘤(现在被认为是孤立性纤维瘤)。增强硬脑膜肿块可见于结节病和肺结核,但往往是多发性的。特发性肥厚性厚膜脑膜炎、结外窦组织细胞增多症和免疫球蛋白G4相关疾病可导致硬脑膜弥漫性增厚,有时可与斑块或多发性脑膜瘤混淆。鉴别脑膜瘤与脑膜瘤本身的影像学特征包括肿瘤内T2均匀低或高信号,邻近骨质损害,软脑膜或软脑膜延伸,以及没有硬脑膜尾。
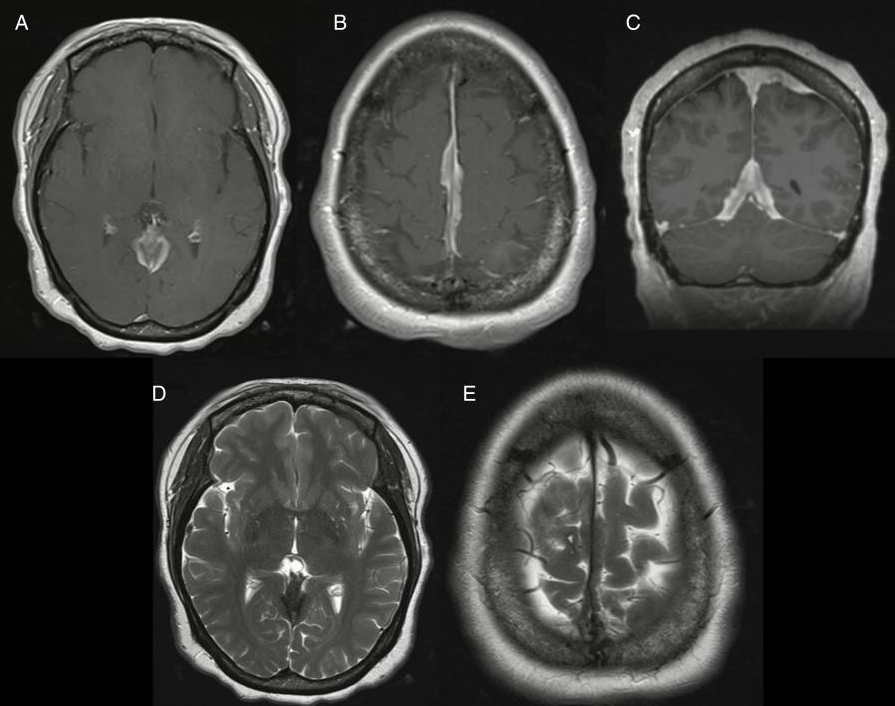
图示:类似于斑块脑膜瘤的硬膜结节病。(A, B, C)钆增强t1加权像和(D, E) t2加权像显示沿镰和幕的结节状硬膜增厚和强化。
影像在当代脑膜瘤治疗和管理中的重要作用在于它的描述强度;例如,它能够告知位置、随时间的增长、对邻近组织的影响以及关键结构的邻接性,这些都是至关重要的。然而,影像学的评估能力还处于起步阶段。随着我们对脑膜瘤基本生物学理解的进展,针对复发性疾病的靶向和免疫方法正在被开发和评估,以补充目前的手术和放射治疗的标准方法。在这个时代,影像将被用来非侵入性地确定诸如组织学分级、基因构成等因素,并最终用于评估肿瘤行为,其对管理策略的影响不可低估。




