脑膜瘤是成人较常见的颅内肿瘤,每年每10万人中女性和男性的发病率分别为10.26和4.55,在尸检和脑成像研究中患病率约为1.5%。多数临床无症状的偶发脑膜瘤在组织学和临床上都是良性的,但严重的发病率可伴随病程。组织学诊断需要手术,因此手术是大多数有症状的脑膜瘤患者的标准一线治疗方法。然而,脑膜瘤手术的并发症和发病率是常见的。
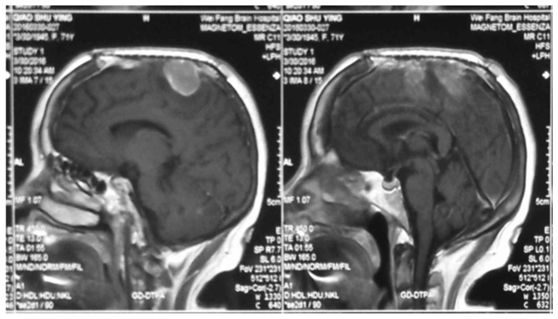
癫痫发作是颅内脑膜瘤较常见的表现之一,在13 ~ 60%的患者中发生(20 ~ 50%为首发症状)。据报道,肿瘤切除可使53 - 90%的术前癫痫发作的脑膜瘤患者获得完全的癫痫发作自由。对于手术后未完全康复的患者,其生活质量明显下降。有趣的是,脑膜瘤和其他生长缓慢的肿瘤比生长迅速的肿瘤更容易与癫痫相关。尽管癫痫发生的确切性质尚不清楚,但缓慢的生长可能导致癫痫发生所需的变化。可能的解释包括:周围皮层的压迫引起局部刺激,显微镜下肿瘤的侵袭,以及由微血管阻塞引起的局部缺血。
对于手术后出现的癫痫,通常区分术后1周内发生的癫痫(早期癫痫)和术后1周内发生的癫痫(晚期癫痫)。早期惊厥被认为是急性症状,与晚期惊厥复发的风险相似。近年来,脑膜瘤与癫痫发作关系的研究越来越多。Chozick报告说,158例(39.9%)幕上脑膜瘤患者中,63例有术前癫痫发作史。其中40例(63.5%)患者术后完全停止癫痫发作,随访时间较短为2年,8例(5.1%)患者无癫痫发作史,术后出现新发癫痫发作。刘云平及其同事回顾性研究了222例连续手术治疗的脑膜瘤患者,发现59例(26.6%)以癫痫为首发症状。在他们的队列中,有37例(62.7%)患者在手术后癫痫发作终止。另一方面,30例患者(18.4%)出现术后新发癫痫。Chaichana回顾性分析了626例WHO I级幕上原发性脑膜瘤,这是文献中较多的队列。在这个系列中,84例(13%)患者在术前出现癫痫发作。大多数患者术后6个月(90%)、12个月(92%)、24个月(87%)、48个月(90%)无癫痫发作。在另一项222例患者的研究中,52例(23.4%)患者在术后1周内发生癫痫。不幸的是,在这两项研究中,一项没有区分术前癫痫发作和术后新发癫痫发作。郑报告了946名连续的幕上脑膜瘤患者,其中144人(15.2%)在术前发生了癫痫,144人中有97人最终参与了研究,其中62人(63.9%)在手术后没有发生癫痫。其余35例术后癫痫患者中,14例为早期癫痫,12例在长期随访中继续癫痫,33例为晚期癫痫。
研究认为部分切除肿瘤和肿瘤进展是术后癫痫发作的危险因素
少数研究讨论了脑膜瘤与手术前癫痫发作风险增加相关的特征。位于幕下的脑膜瘤的发作率明显低于幕上肿瘤,这是可以理解的。年龄小、肿瘤体积大、肿瘤位于运动前皮层、严重瘤周水肿、Karnofsky评分<80、无头痛均增加术前癫痫发作的风险。也有研究显示,脑膜瘤位于顶叶区域时,癫痫发作风险呈上升趋势,其次为颞叶区域、额叶区域,枕叶区域脑膜瘤癫痫发作风险无上升趋势,但差异不。
确定术后癫痫发作的危险因素甚至更为重要,因为它对管理决策有影响,包括是否应预防性地开出AEDs。许多研究已经认识到许多术后癫痫的危险因素。研究认为部分切除肿瘤和肿瘤进展是术后癫痫发作的危险因素。因此,肿瘤的全切除可能是一个保护因素,特别是对于凸凹性脑膜瘤。此外,WHO I级脑膜瘤进展和复发的可能性较低,这可能表明术后癫痫发作的发生率较低。引起术后新发癫痫的因素包括术中广泛的脑回缩、皮质动脉或静脉的中断、顶叶脑膜瘤和严重的瘤周水肿。在最初的肿瘤切除过程中,谨慎的手术技术可能有助于预防这些病例的发生。
抗癫痫药物的作用
抗癫痫药物(AEDs)的使用目的是降低癫痫发作的风险,从而预防其不良后果。这些后果的性质和严重程度取决于它们发生在肿瘤手术中的时间。因此,在术后即刻,癫痫可引起脑水肿,造成创伤性脑损伤,并可能导致误吸。从长远来看,在手术后不久,不受控制的癫痫发作将影响一个人的生活质量。即使是患有少见癫痫的人,突然失控的威胁也会导致焦虑和抑郁,并导致社交孤立。癫痫、跌倒、意识丧失、记忆和认知功能障碍患者存在明显的身体损伤风险。癫痫患者甚至可能有伤害他人的危险。例如,驾驶一辆突然失去控制的汽车可能会使他人处于危险之中。这可能会对日常生活和个人的职业选择造成限制。不受控制的癫痫发作也与预期寿命下降有关,猝死(SUDEP)是与癫痫相关的主要死亡原因。SUDEP的定义为:癫痫患者在有或无癫痫发作的证据、癫痫持续状态的排除以及死后尸检未发现结构或毒理上的死亡原因的情况下,突然的、意外的、有证据或无证据的、非创伤性的、非溺水的死亡。SUDEP风险与严重惊厥发作频率密切相关,但脑膜瘤与SUDEP关系的文献较少。然而,AEDs也有副作用,所以治疗的决定,用什么,多长时间需要基于仔细的风险收益分析。
如何降低脑膜瘤术后发病率?INC德国巴特朗菲教授详解
对此,INC国际神经外科医生集团旗下世界神经外科顾问团(WANG)成员、国际颅底肿瘤手术教授德国巴特朗菲教授指出,一般脑肿瘤都以手术切除为主,脑膜瘤也不例外,但其规模较大的难题仍是手术难以切除干净,较易复发,除了脑膜瘤本身的级别(WHO I级、II级、III级)以外,脑膜瘤切除的程度是影响脑膜瘤复发的一要素。特别是大脑镰和矢状窦的脑膜瘤,很多医生只切肿瘤,不切脑膜(因为肿瘤侵及矢状窦,这是静脉窦,容易出血,切除脑膜难度高),手术难度相对较大,完全切除干净的难度也大,特别是如果能将大脑镰、脑膜一并切除,复发的可能性较低。
巴特朗菲教授在脑膜瘤顺利及高切除率手术方面尤为擅长,他对于包括脑膜瘤在内的各种颅底脑内外病变手术切除都游刃有余。世界各地的想要追求较高手术质量的脑肿瘤患者慕名而来,想要巴特朗菲教授手术。
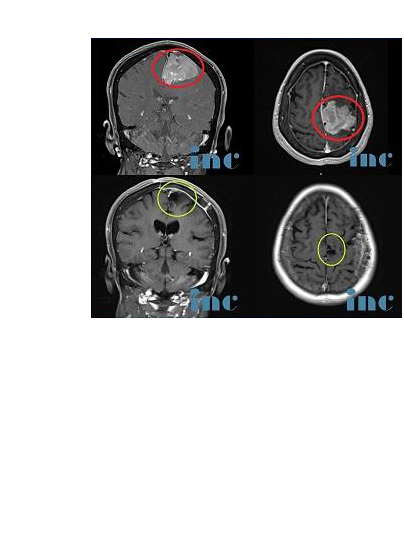
INC巴特朗菲教授手术全切脑膜瘤案例一则
INC国际神经外科医生集团持续致力于促进和加强中外神经外科技术和学术的交流与合作,此外,对于国内追求手术质量以及更佳预后的患者,INC国际教授还将为其提供国际远程咨询(包括书面邮件咨询和远程视频咨询)、甚至国际治疗等国际水平的医疗服务,力求为您提供关于脑胶质瘤、脑膜瘤、听神经瘤、垂体瘤、脑海绵状血管瘤等神经外科疾病的前沿解决方案,为您争取更长生存期和更高生存质量。




