脊髓动静脉畸形是一类易发于青壮年人群的先天性血管疾病。可由出血、静脉高压、盗血以及占位等病理生理机制造成患者严重残疾,是目前神经外科较富有挑战的疾病之一。
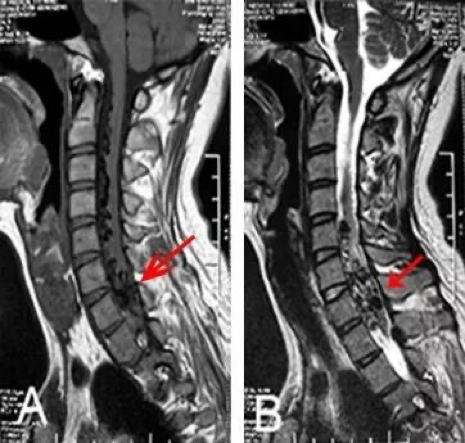
红色箭头表示髓内血流空影
发病年龄
该疾病多在青壮年发病,平均发病年龄约25岁;其中体节性病变的发病年龄较早,约22岁;髓周动静脉瘘的发病年龄较晚,约27岁。
起病方式
急性起病(脊髓出血)是主要发病方式,位于C3-C5的病变更易出血起病。在出血起病的病例中,有明确诱因的超过了20%,而这些诱因中近70%为增加胸腹腔压力的事件(如剧烈运动、便秘、怀孕生产等),因此患者应注意避免上述事件的发生。
超过70%的出血病例可在发病2个月内出现的自行缓解,而慢性起病患者少有自行缓解。

SAVS患者急性发病后自发缓解的影响因素
加重风险
加重风险是自然史研究的较重要结果。研究团队通过计算发现:脊髓动静脉畸形自然病史恶劣,一旦发病,脊髓功能整体加重风险、逐渐加重风险及突发加重(脊髓出血)风险分别高达30%/年,17.7%/年以及9.9%/年。
研究同时发现脊髓功能障碍的突发或逐渐加重风险的高峰均位于发病近期,并随观察时间延长而逐渐递减。
治疗干预
在经过介入或者显微手术干预后,患者脊髓功能障碍加重风险整体下降至每年8.4%,其中被完全闭塞的病例脊髓功能障碍加重风险,较病变部分闭塞的病例更低(3.7%/年VS 11.5%/年)。这一结果充分论证了该疾病需要进行早期的外科手术干预。
脊髓功能整体加重风险、逐渐加重风险及突发加重(脊髓出血)风险分别高达30%/年,17.7%/年以及9.9%/年
脊髓动静脉畸形的整体预后是比较差的,所以这个病需早防、早治,手术完全切除临床上或可达到终身治愈。
手术时选择具有脑、脊髓血管病变成功经验的国际别手术教授将使得手术效果事半功倍。而在这一疾病治疗领域,INC世界神经外科顾问团之美国巴罗神经学研究所主席及CEO、美国国际神经外科协会前主席Michael Lawton教授是数一数二的国际脑血管病变手术专家,至今已有900例脑-脊髓动静脉畸形的成功治疗案例。
作为INC国际神经外科医生集团旗下世界神经外科顾问团的一员,Michael Lawton教授曾在INC中国代表处上海办公室学术访问,曾与INC其他10多位国际神外教授共同参加2018年度及2019年度由INC国际神经外科医生集团主办的世界神经外科顾问团年会,与国内神经外科专家共同探讨脑血管病变前沿治疗。
国内脑/脊髓动静脉畸形、脑海绵状血管瘤、脑动脉瘤等脑血管病变患者可通过INC获得Michael Lawton教授的国际远程咨询建议和更高效完全的手术方案。拨打电话400-029-0925或关注“INC国际神经科学”微信公众号即可联系咨询。




