脑动脉瘤是扩张的动脉,在大脑内部形成气泡,很容易破裂。不幸的是,直到破裂为止,您几乎不知道自己拥有它。每年动脉瘤破裂的机会约为1%。那么,动脉瘤破裂后的存活率是多少?脑动脉瘤手术成功率多少?每隔18分钟就会有一个脑动脉瘤破裂。破裂的脑动脉瘤在大约40%的病例中是致命的。在存活的人中,约66%患有某些长期性神经功能缺损。约15%的动脉瘤性蛛网膜下腔出血(SAH)患者在到达医院之前死亡。

数据来源:https://nickelimages.com/brain-aneurysm-surgery-success-rate/
当前与偶然脑动脉瘤的神经外科手术相关的合并发病率和死亡率在5%至10%之间。
对于动脉瘤未破裂的患者,通常是住院和康复。在成功的血管内手术之后,观察到大多数患者可以从任何手术中康复,包括开颅手术治疗动脉瘤。
脑动脉瘤手术成功率多少?对于多数接受脑动脉瘤夹闭术的患者来说,手术可以长期性地固定动脉瘤。脑动脉瘤是从脑部内部的血管流出的气泡或气球状结构。它通常看起来像浆果,因此通常被称为浆果动脉瘤。血管的气球部分薄,在某些情况下,动脉瘤可能会突然破裂,从而使血液泄漏到脑部组织中。当脑动脉瘤破裂时,由于出血可能是致命的,因此被认为是神经外科急症。您需要去医院的急诊室看神经外科医生,这些外科医生可能能够提高您的脑动脉瘤生存率。
通常没有脑动脉瘤尚未破裂的迹象或症状,因此除非您因其他原因接受检查,否则它们不会被识别。这些症状通常在破裂后或动脉瘤推动周围的大脑结构时出现。您得到的症状在很大水平上取决于脑动脉瘤的破裂位置。在大多数情况下,您会感到头痛。有些人在动脉瘤破裂时不会头痛,并且会出现其他症状,包括以下症状:
· 脸上疼痛
· 视野一部分失去视力
· 昏厥
· 癫痫发作
· 恶心和呕吐
· 心律问题
· 光线直射时眼睛疼痛
· 颈部僵硬或疼痛
· 鼻子流血
· 瞳孔散大
· 呼吸困难
· 中风的症状
如果您有任何这些症状,并认为可能与动脉瘤有关,则应立即就医。
脑动脉瘤的存活率是多少?
当脑动脉瘤破裂时,会导致蛛网膜下腔出血,这是一种危险的状况,会降低脑动脉瘤的存活率。这些人中约有15%从未到过医院。取而代之的是大量的出血和脑损伤,而药物或手术无法修复。
你的年龄和你平时的健康状况,与动脉瘤的位置和大小、治疗手段一起,会影响脑部动脉瘤生存率。
如何提高脑动脉瘤手术成功率?
脑动脉瘤夹闭
治疗脑动脉瘤有几种可供选择的手术方法。这些手术有一些风险,如其他血管可能受损,动脉瘤复发和再出血的可能性,以及中风的风险。脑动脉瘤夹闭术时,医生将定位动脉瘤的供血血管,并在动脉瘤中放置一个类似晾衣夹的金属小夹子,以停止动脉瘤的血液供应。目前,脑动脉瘤夹闭术被证明是合适的。一项国外研究报告表明,脑动脉瘤夹闭术是对动脉瘤的干预手段中研究结果比较好的一种,已经被证明可以完全消除90%的动脉瘤。能合适好转脑动脉瘤患者的预后生活,降低动脉瘤再次出血的风险,一般来说手术切除的动脉瘤不会复发。

血管内栓塞线圈术
脑动脉瘤手术通常会给患者带来一些风险,比如对其他血管的损伤,这可能会导致脑损伤、虚弱、失忆或性格改变。如果手术太危险,血管内栓塞线圈术主要用于对颅内动脉瘤和诸如动静脉畸形和动静脉瘤等其它神经血管异常实施血管内栓塞术,动脉瘤可以用导管从内部治疗。有了这项技术,血管内外科医生将导管从腹股沟处的动脉上传到大脑并进入动脉瘤,然后通过又小又软的线圈,可以用来填充动脉瘤,一旦动脉瘤被线圈包裹,动脉瘤就会凝结,未来出血的风险就会降低。这种治疗方法的一个主要缺点是线圈会收缩,动脉瘤也会再生。因此,接受血管内栓塞线圈治疗的患者需要在初始治疗后进行1-2年的血管造影随访。
开放性显微外科手术--针对复杂或血管内治疗失败的脑动脉瘤
脑血管病方面的国际手术教授:Michael T. Lawton教授论文《Advances in Open Microsurgery for Cerebral Aneurysms》中表示:动脉瘤手术在手术显微镜的引入后发生了较大的变化。Michael T. Lawton教授建立了特定动脉瘤的入路,以翼点开颅术(Pt)治疗大部分Willis环周围的动脉瘤,以眶颧-Pt治疗基底部的动脉瘤,以双额开颅术治疗大脑前动脉瘤,以远外侧开颅术治疗小脑后下动脉(PICA)动脉瘤。还建立了夹子配置(直、弯、角、开孔、角开孔等)和夹子技术(简单、串联、直角串联、重叠、开孔管等)。显微外科手术器械仍然很简单(微剪、双较钳和显微解剖器),显微外科技术在蛛网膜下腔剥离、动脉瘤暴露、近端和远端控制以及颈部剥离等方面都有很好的描述。今天,在全部这些技术改进之后,推动动脉瘤手术进展的内在力量是微弱的。然而,随着血管内技术的出现,随着国际蛛网膜下腔动脉瘤试验(ISAT)和巴罗神经学研究所破裂动脉瘤试验(BRAT)等临床试验结果的普及,以及血管内技术的不断发展,在动脉瘤手术中引入了强大的外部力量,引起了反应性的变化。开放动脉瘤外科医生不再能够取得良好的结果;相反,它们需取得具有竞争力的结果。开放性动脉瘤手术的进展使得它的侵入性更小,对病人更有吸引力,风险更低,对血管内治疗无效的复杂动脉瘤更合适。本文综述了在开腹动脉瘤显微手术中的这些改进。
Michael T. Lawton教授回顾过去2年的实践,发现微创动脉瘤开颅术的使用呈上升趋势(表1)。微创动脉瘤开颅术(MPt和眶上外侧开颅术)用于未破裂动脉瘤,而非破裂动脉瘤,占我们方法的四分之一。在此回顾期间,它们的使用从22%增加到28%,并且随着操作熟悉程度和预后的增加,这种增加还将继续。OPt开颅手术并不仅限于未破裂的动脉瘤。在2年的时间里,有56例患者使用了这种方法,其中29例(52%)发生了破裂,占全部动脉瘤开颅手术的15%。OPt开颅手术的使用率从11%上升到20%。使用发光仪器和无伸缩装置的技术也有所增加。
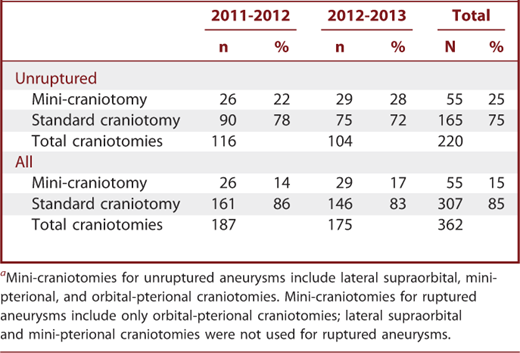
表1:微创性颅内动脉瘤的发展趋势
该论文主要研究者之一Michael T. Lawton教授是巴罗神经研究所执行官及神经外科系主任,他获得了美国神经外科委员会的认证。Michael T. Lawton教授研究的范围涉及脑动脉瘤的形成、潜在遗传学和动脉瘤的破裂、搭桥手术的显微外科手术方法的解剖学和临床结果。Michael T. Lawton 教授在布朗大学获得生物医学工程学位,在约翰霍普金斯大学医学院获得医学学位,后在巴罗神经学研究所完成了脑血管和颅底手术的研究。Michael T. Lawton 教授还是脑血管畸形协会(Brain Vascular Malformation Consortium)的研究员,有治疗超过4000多个脑动脉瘤、800多个动脉栓塞和1000多个海绵状畸形的经验。想要咨询咨询国际教授要通过INC国际神经外科医生集团。




