笑对人生,何惧病魔!17岁女孩娜娜如何面对可怕的听神经瘤?
罹患听神经瘤,为什么他们如此恐惧?因为这场手术,很难!

手术台上,医生常常陷入两难:是要彻底切除肿瘤却可能损伤神经?还是保全功能却留下复发隐患?
无论哪种选择,都可能让患者承受长久痛苦。但全切肿瘤与保全功能,真的只能二选一吗?
娜娜的听神经瘤巨大,典型的“冰淇淋”征象,“冰淇淋尾”是听瘤粘附着骨质内听道里面听神经的所在之处,也是肿瘤难以全切、易导致面瘫和听力下降的关键。
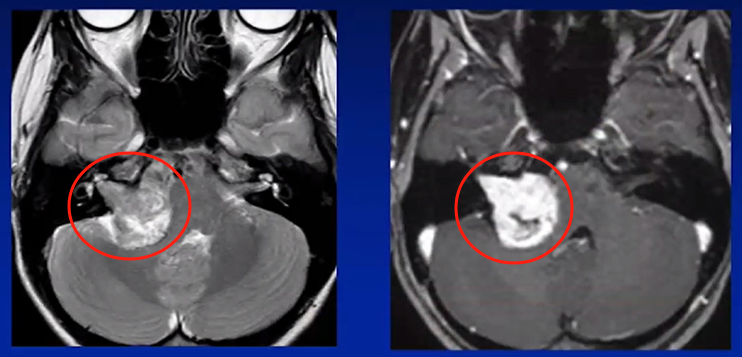
术前MRI
“怀疑是听神经瘤,看到影像片子上这个像冰淇淋一样的异常阴影了吗?这是听神经瘤典型的‘冰淇淋’征影像表现”,看着医生指着影像片子上自己右侧脑子影像的“冰淇淋”,娜娜陷入恐惧。
在这场与肿瘤的博弈中,INC国际教授用精湛的技艺完成了高难手术:不仅将这颗危险的“冰淇淋”成功切除,更保住了娜娜最珍贵的灿烂笑容。
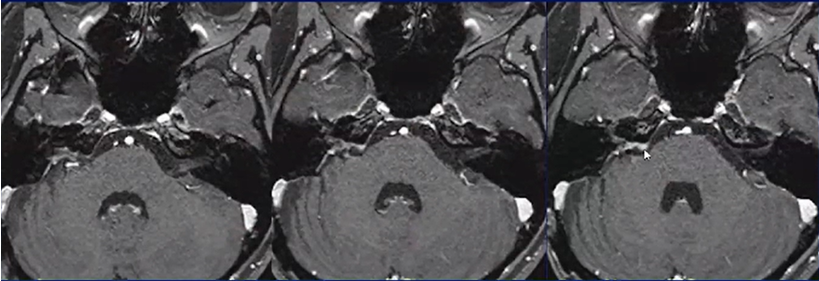
术后7年MRI

“冰淇淋”征听神经瘤是怎么回事?
所谓的听神经瘤(Acoustic Neurinoma)起源于第八对脑神经前庭耳蜗神经(俗称听神经)的上支——前庭神经的神经鞘膜,多数长在听神经的前庭神经上,又紧挨面神经,少数发生于耳蜗神经。

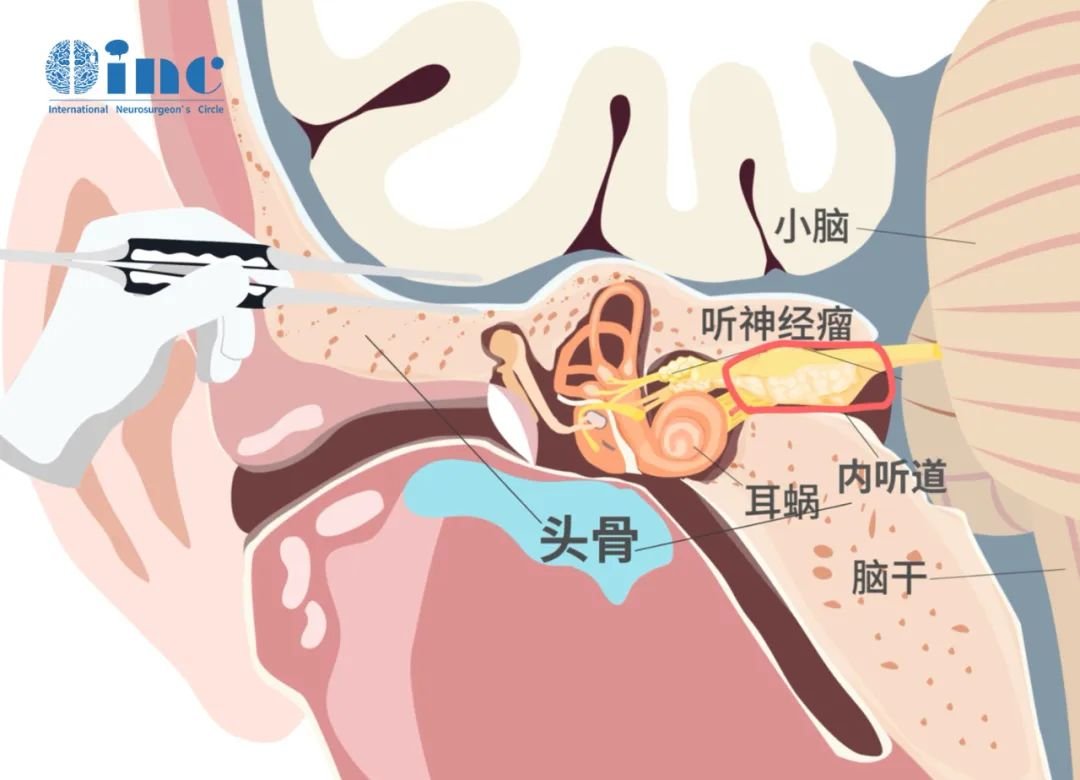
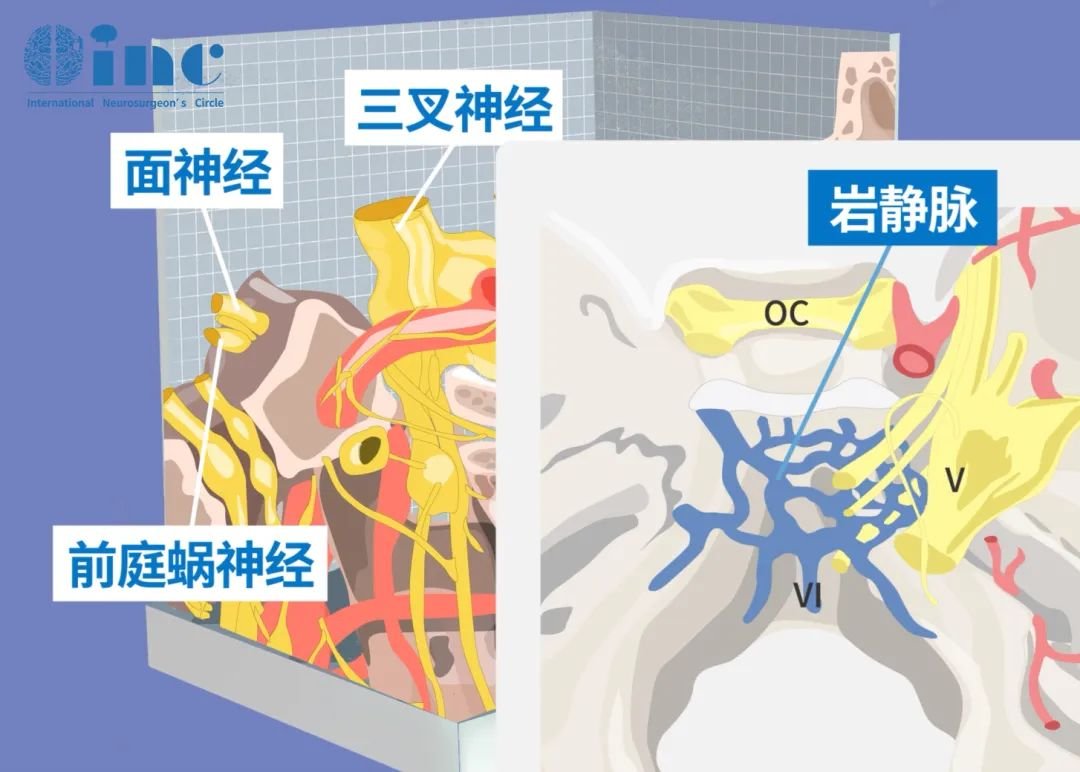
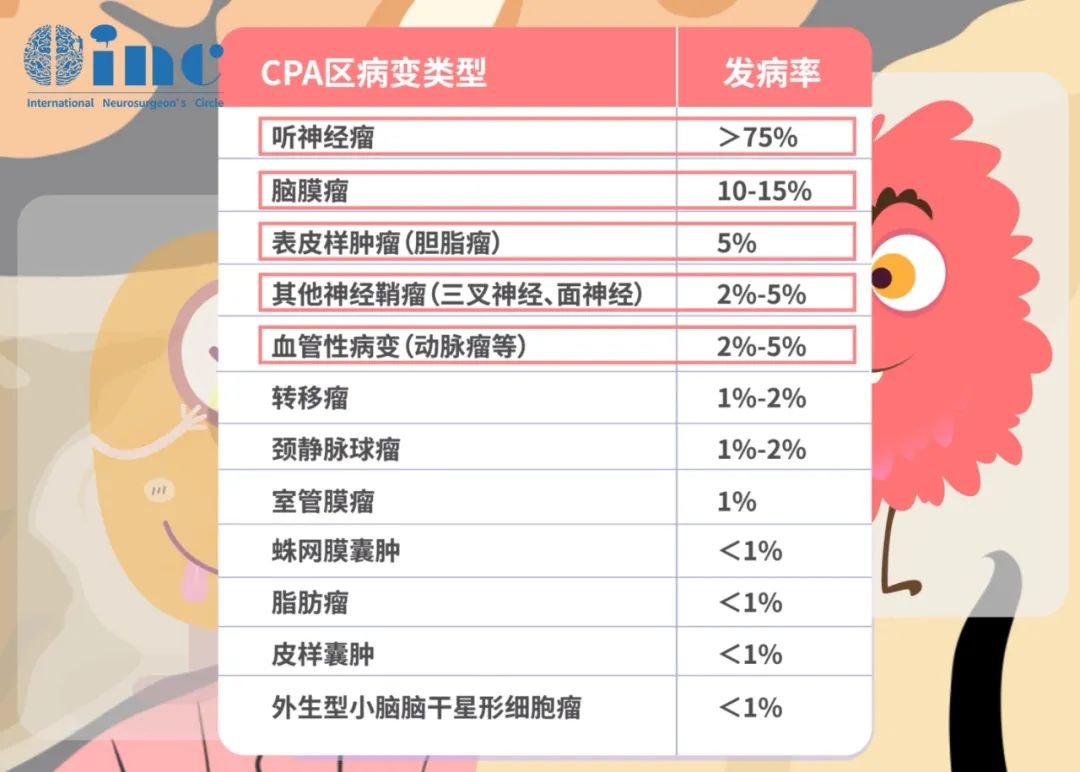
听神经瘤位于大脑“桥小脑角区”,此区域曾被称为“血腥三角”,汇集了众多的血管、神经等重要结构。CPA桥小脑角区,是由脑干脑桥外缘、岩骨内缘和小脑半球前外侧缘构成的锥形三角空间,空间虽小但富藏着前庭蜗神经、面神经、三叉神经、岩静脉等重要解剖结构。
听神经瘤、脑膜瘤、胆脂瘤都是CPA桥小脑角区常见的肿瘤的肿瘤,而听神经瘤则占据了CPA肿瘤的75%。属于良性脑肿瘤,通常生长缓慢,平均年增长率为2mm,发病率每年约为1/10万人,发病常见年龄30-60岁。
提问:为什么听神经瘤影像会呈现“冰淇淋”征?
听神经瘤可引起内听道扩大, 突向小脑桥脑角部, 充填于小脑桥脑角内, 呈特征性的“冰激凌圆锥”征。甜筒冰激凌征为头颅MRI上,桥小脑角池占位的一端呈锥形、伸入同侧扩大的内听道内,一端膨大,位于桥小脑角池内,肿瘤形似甜筒冰淇淋。
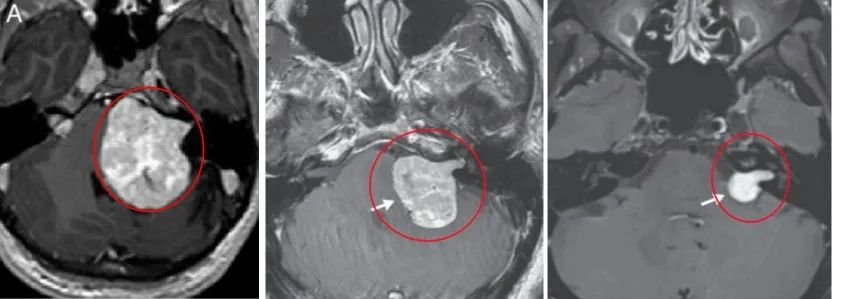
典型听神经瘤MRI影像呈冰淇淋甜筒征
听神经瘤有哪些症状?
听神经瘤早期常见的症状包括:同侧感音神经性听力下降、不对称耳鸣、面瘫、头晕、眩晕、走路不平衡……如果未及时发现、未进行治疗,中晚期会出现肢体瘫痪、吞咽困难等。病情拖延的时间越久,受压迫损伤的脑组织和神经功能就越难恢复。

听神经瘤的九大症状
听神经瘤手术如何治疗能够“保听保面”?
传统听神经瘤手术主要是以切除肿瘤,提高患者生存率为准则,但有时可能是以牺牲听力和面神经功能为代价而进行的。随着技术的发展和相关手术设备突飞猛进的进步,听神经瘤手术的成功衡量标准已变成了“尽可能全切”、“不面瘫”、“保留听力”三要素并存,这些都对神经外科医生都提出了极大的挑战。

而当听神经瘤累及内听道手术会变得异常困难,因为术中为了扩大术野充分暴露肿瘤需要磨除内听道,而面听神经穿过内听道进入颅内磨除内听道的过程极易灼伤面神经、损伤耳蜗神经、颈静脉球和内耳半规管。

而内听道磨除仅仅是个开始,剥离肿瘤与正常神经组织才是彰显主刀技巧精妙绝伦之时,因为医者个人能力不同部分生长在内听道的小瘤子会被建议随访观察或者做伽马刀放疗,但于患者而言却是冒着失去神经功能的风险在等待,因为等到症状明显或肿瘤增大,听力消失了,此时做手术也挽回不了。

而冒着风险手术的,由于内听道手术操作粗暴盲挖又或者选择保留肿瘤残余不挖,最终结局会变成听力丧失无法恢复、面瘫无法恢复或者肿瘤复发反复、不间断的反复放疗或手术。

听神经瘤手术需要怎样的主刀? 听神经瘤手术就像在“电线密集的音响设备内部拆弹”:
1. 拆弹专家
肿瘤紧贴听觉和面神经(像包裹电线的绝缘层),主刀如同拆弹兵——手法差1毫米,可能引爆“聋脸炸弹”(听力丧失或面瘫)。
2. “微雕艺术家”
用比头发丝还细的工具(显微手术)在豆腐脑(脑组织)上雕刻,手抖一下就会“刻坏作品”(神经损伤)。
3. “迷宫导游”
手术路径像钻弯曲山洞(耳后开颅),主刀必须熟记每个岔路口(血管/神经走向),否则团队会“迷路”(大出血或伤及脑干)。
4. “团队指挥官”
类似赛车领航员,需实时协调麻醉、电生理监测(像仪表盘警报),速度太快(追求全切)可能翻车,太慢(过度保守)又可能残留肿瘤。




