脑膜瘤可以生长并压迫大脑或脊髓,引起头痛、癫痫、视野模糊、手臂或腿部虚弱等症状。正因为脑膜瘤会给患者的健康及生活带来严重的影响,所以大多数人对于脑膜瘤的关注度较高,会想办法进行的治疗。
随着医学水平的发展,治疗脑膜瘤的方式不断的完善,其中手术成为治疗脑膜瘤直接和合适的方法之一,但是,这种颅内手术难免会引起患者和家属的恐慌,担忧手术的治疗效果同时,惧怕手术后遗症成为其生活上的障碍。
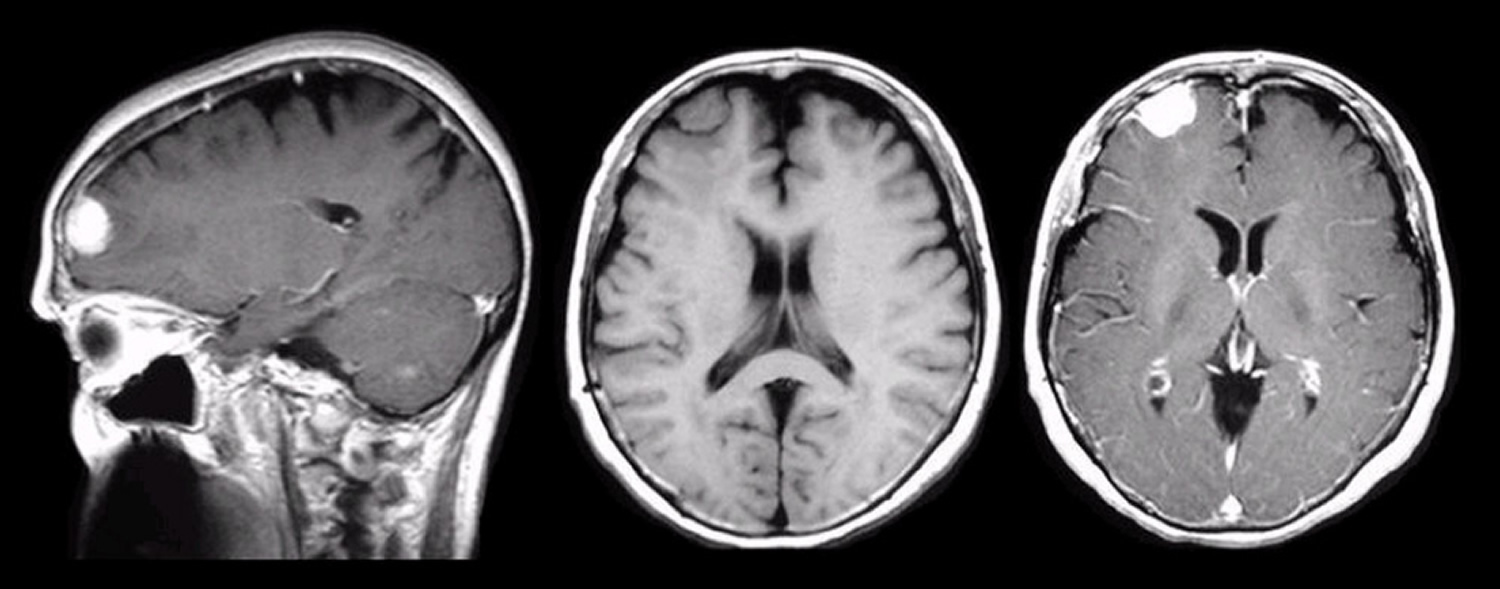
手术治疗有哪些后遗症?
脑膜瘤手术的成功率取决于肿瘤的大小、医生的能力、患者的年龄及健康状况等多种因素,所以手术可能会造成附近正常脑组织的损害,出血和感染。国外医疗相关网站Uptudate中发表的一篇关于脑膜瘤的文章Patient education: Meningioma (Beyond the Basics)中,指出了潜在的严重并发症可能包括:
·癫痫:约有20%的未在手术前发作癫痫的患者在手术后可能会发作。通常医生会建议在手术后使用抗癫痫药,如果没有癫痫发作,则应在手术后缓慢停药。
·暂时性脑水肿:脑膜瘤手术后大脑中可能会积聚脑脊液,这种情况在颅底手术中相当普遍,病人需在手术前后都服用药物以防止此类并发症的出现。
·血块凝结:进行过脑膜瘤手术的患者在静脉和肺部中出现血块的风险增加。因此,建议在手术期间和之后进行预防血凝块的治疗。
除了上述情况之外,经过脑膜瘤手术的患者也有可能会出现神经系统问题,例如肌肉无力,言语问题或协调困难。这些症状还取决于肿瘤所在的位置,很多时候这些症状会在几周后消失。
如何顺利的进行脑膜瘤手术?INC德国巴特朗菲教授详解
对此,INC国际神经外科医生集团旗下世界神经外科顾问团(WANG)成员、国际颅底肿瘤手术教授德国巴特朗菲教授指出,一般脑肿瘤都以手术切除为主,脑膜瘤也不例外,但其规模较大的难题仍是手术难以切除干净,较易复发,除了脑膜瘤本身的级别(WHO I级、II级、III级)以外,脑膜瘤切除的程度是影响脑膜瘤复发的一要素。特别是大脑镰和矢状窦的脑膜瘤,很多医生只切肿瘤,不切脑膜(因为肿瘤侵及矢状窦,这是静脉窦,容易出血,切除脑膜难度高),手术难度相对较大,完全切除干净的难度也大,特别是如果能将大脑镰、脑膜一并切除,复发的可能性较低。
据悉,这个巴特朗菲教授在脑膜瘤顺利及高切除率手术方面尤为擅长,他对于包括脑膜瘤在内的各种颅底脑内外病变手术切除都游刃有余。在其所在的德国INI国际神经学研究所,巴特朗菲教授每年要开展的高切除率与顺利性兼顾的脑肿瘤手术不下400台。世界各地的想要追求较高手术质量的脑肿瘤患者慕名而来,指明要巴特朗菲教授手术。
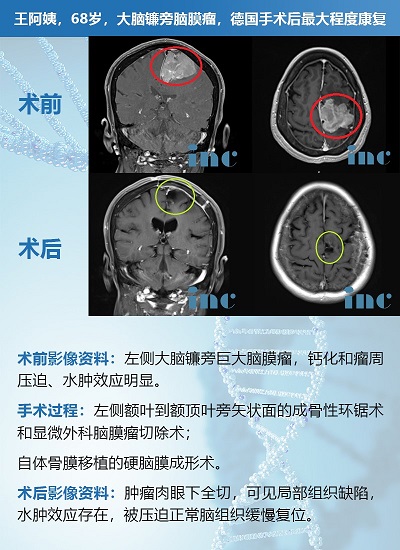
INC巴特朗菲教授手术全切脑膜瘤案例一则
岩斜区脑膜瘤手术切除,INC法国Froelich教授尤为擅长
后颅窝脑膜瘤占颅内脑膜瘤的10%,而斜坡和岩斜区脑膜瘤就占后颅窝脑膜瘤的3%至10%,可以压迫脑干并包裹周围的关键神经血管结构。尽管医学专家利用显微外科解剖学和标准手术技术的较大进步,对这种复杂的脑膜瘤有了更好的了解,但是岩斜区脑膜瘤的手术切除仍然是一项挑战。
INC国际神经外科医生集团的成员,国际神经外联合会(WFNS)颅底手术委员会主席Sebastien Froelich教授在其一篇关于岩斜区脑膜瘤的治疗研究中(Surgical Management of Petroclival Meningiomas)详细说明了顺利手术的方法:
岩斜区脑膜瘤可进行岩前入路或岩后入路切开术,两种方法可以结合使用,也可以作为更细致的手术暴露的一部分。与传统的手术方式相比,Sebastien Froelich教授和他的团队合作设计了一种算法,来评估切除的可能范围,通过岩前入路暴露的范围从颅神经III向下至IAC(如下图);通过岩后入路暴露的范围从颅神经IV到颈静脉结节的上边缘,并通过枕下外侧“乙状窦后”入路取得了成功的手术结果。
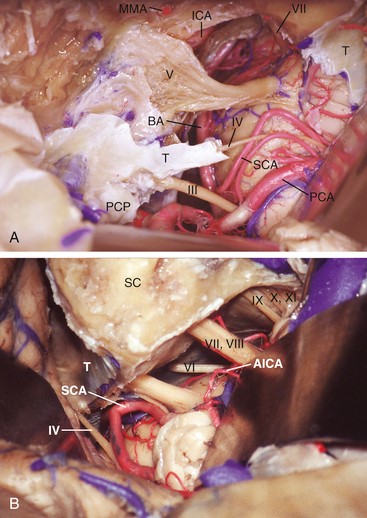
https://neupsykey.com/surgical-management-of-petroclival-meningiomas/#f0020
Sebastien Froelich教授在脑膜瘤的治疗上以完全切除肿瘤而不会给患者带来额外的缺陷为目的,力求将复发率降至较低,采用前沿的设备,不断权衡完全切除的好处,分析重要结构损伤的发病风险以及潜在残留肿瘤的自然史,为患者提供更为顺利和合适的手术治疗。
教授除了在脑膜瘤的治疗上取得了成功之外,在脊索瘤、听神经瘤等颅内复杂肿瘤的治疗上也进行了不少的研究,在国内外受邀参与学术会议进行神经外科手术相关讲座,与神经外科专家共同探寻颅内肿瘤治疗的前沿方法。除此之外,Sebastien Froelich教授作为INC国际神经外科医生集团的一员,常年在国内与患者进行面对面的咨询,将国外前沿的技术和方案带给国内患者,提升患者预后的希望。
脑膜瘤还要哪些治疗方法?INC还有哪些治疗脑膜瘤的教授?
脑膜瘤的大小和位置是患者无法控制的因素,所以为了得到更好的预后效果,减小后遗症的发生,需要选择合适的手段和有能力的医生进行治疗,目前脑膜瘤除了手术治疗外还有放射治疗和靶向治疗等方式,同时INC国际神经外科医生集团的专家对其进行了深入的研究。
1、放射治疗:INC国际神经外科医生集团成员,美国犹他州大学神经外科现任教授和主席William T. Couldwell教授,在其针对脑膜瘤放射治疗的研究报告SURGICAL AND RADIATION TREATMENT OF SKULL BASE MENINGIOMAS中表示,尽管在过去几年中脑膜瘤症状的复发率和显微外科手术有很大的好转,但是沿着颅底进行脑膜瘤的次全切除,特别是在岩窦和海绵窦位置的脑膜瘤,仍然因为这种有限的切除术存在的复发率。
20世纪80年代的早期研究表明,外束放射治疗可以为那些通过次全切除术治疗的良性脑膜瘤提供持久的局部肿瘤控制,通过好转无进展生存率。William T. Couldwell教授在文中表示,对于在次全切除术后用放射疗法治疗的脑膜瘤,分别有95%,92%和92%的5年,10年和15年局部控制率。

参考文献:<https://touchneurology.com/surgical-and-radiation-treatment-of-skull-base-meningiomas/>
William T. Couldwell教授在蒙特利尔麦吉尔大学获得神经免疫学/分子生物学博士学位,目前是犹他大学神经外科部门的教授兼主席,以及国际神经外科学院的主席,他因在颅底外科方面的专长而被国际医学界认可,经常应邀作为演讲人并指导颅底外科课程。
2、靶向治疗:INC国际神经外科医生集团的又一成员,多伦多大学儿童病院、亚瑟和索尼亚拉巴特脑瘤研究中心主任James T. Rutka教授针对恶性脑膜瘤进行了深入的研究,提出了Verotoxin1治疗恶性脑膜瘤。恶性脑膜瘤是具有侵袭性的颅内肿瘤,其5年复发率达到75%,James T. Rutka教授研究的Verotoxin 1(VT1)是一种大肠杆菌毒素,最近被证明具有针对肿瘤细胞和肿瘤新脉管系统globotriosylceramide (Gb 3)糖脂的抗肿瘤作用。
Verotoxin(VT)作为一种可行的新型药物,最近已经作为一种特定的癌症治疗药物进行了研究,VT也称为志贺样毒素,是大肠杆菌衍生的亚基蛋白毒素家族,与溶血性尿毒症综合征、出血性结肠炎和微血管病变的发病机理有关。在James T. Rutka教授死亡这项研究中已经表明,单次肿瘤内注射VT1足以显着提高带有脑膜瘤的实验鼠的存活率,所以这些结果特别有希望。
James T. Rutka教授是加拿大多伦多神经外科医生,多伦多大学医学院的神经外科系主任,并且是多伦多大学附属儿童医院的高级儿科专家。教授主要研究和临床兴趣涉及人脑肿瘤的治疗,他的实验室专注于人脑肿瘤的分子生物学,是对脑肿瘤生长和侵袭的机制的确定。自1992年以来,他的实验室一直获得CIHR、NCIC、OICR和小儿脑肿瘤基金会的资助。
以上提及的德国巴特朗菲教授、法国Sebastien Froelich教授、美国William T. Couldwell教授、加拿大James T. Rutka教授都是INC国际神经外科医生集团的一员。
INC(International Neurosurgeon’ Circle)是一个专注于神经外科领域的专家学术交流的医生集团。除了以上7位教授,INC国际神经外科医生集团还有多位来自世界各地的神经外科教授,他们均为世界神经外科联合会(WFNS)及各种国际神经外科学术组织的成员,国际神经外科各大杂志主编,以及神经外科教科书中以其本人名字命名手术方式和解剖结构的教科书级神经外科巨擘。




