低级别胶质瘤(LGG)向HGG的恶性转化(MT)过程尚不清楚,但可能涉及控制细胞凋亡信号程序的激活。
在一项比较研究中,一名患者倾向于活检后再采取“等着看”的策略,推迟进一步治疗直至恶性进展,而另一名患者则倾向于尽可能进行较大顺利切除。两家医院的结果比较显示,选择手术的医院的患者有明显更好的生存率,这表明主动的治疗计划可以提高低级别胶质瘤患者的生存率。此外,恶性转化的比率在“等着看”人群中是两倍高。综上所述,这些发现支持了对低级别胶质瘤采取和激进的手术方法,而不是“等着瞧”的策略。
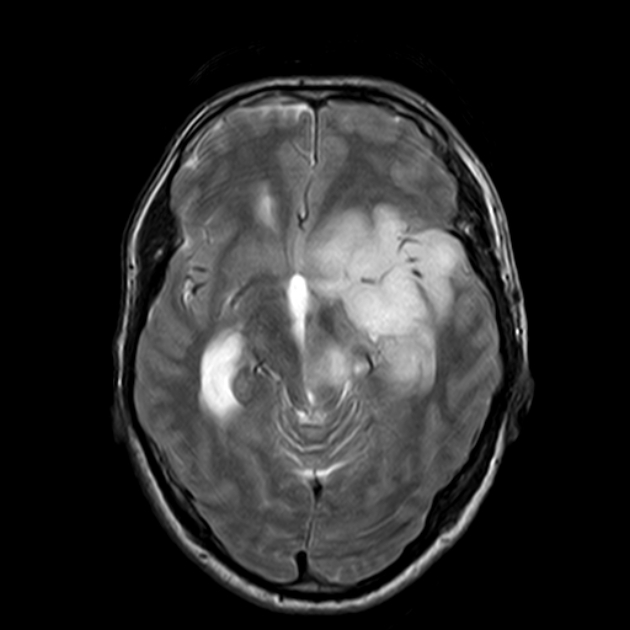
然而,LGG实体内部的异质性需要在同质亚组中进行调查。星形细胞瘤是LGG中规模较大的亚群,以弥漫性生长和预后不良为特征。
我们回顾了两个有区域咨询惯例的神经外科科室的患者资料。一家医院赞成进行初步诊断性活检和观察等待,而另一家医院则提倡在三维(3D)超声引导下进行早期切除。这就创造了一个病人管理受居住地址严重影响的自然实验。在医院的组织病理学数据库中,从1998年到2009年,全部被诊断为小脑幕上LGG的成年患者都进行了筛选(n=169),并进行了盲性组织病理学检查。本研究共纳入117例II级星形细胞瘤患者,进行了组织病理学检查。主要终点是通过区域比较来评估总生存率。结果:
分别为51(82%)例和12(22%)例(p<0.001)。除此之外,这两个患者群体是相似的。在医院接受治疗的患者中位生存时间为9.7年(95%可信区间7.5-11.9),而在医院接受治疗的患者中位生存时间为5.6年(95%可信区间3.5-7.6),而接受活检和观察等待的患者中位生存时间为5.6年(95%可信区间3.5-7.6)(p=0.047)。与手术相关的神经系统发病率无差异(p=0.843)。
与国际卫生组织(WHO)弥漫性II级星形细胞瘤患者相比,早期3D超声引导下的切除可以提高生存率,但显然不会增加发病率。
从2006年到2014年,47例轴向内WHO II胶质瘤切除后接受了脑磁共振成像随访。轴向/平均/径向扩散率图(AD/MD/RD)由DTI数据生成。ADmin/MDmin/RDmin值由两个独自读取器(包括肿瘤对比噪声(CNR))在肿瘤感兴趣区域内进行量化。敏感性/特异性和曲线下面积(area-under-the-curve,AUC)通过受体-手术-特征分析计算。评估了读者间协议(Cohen's kappa)。
18例为恶性转化(MT),8/18例经组织病理学证实,10/18例经影像学随访证实。18例MT患者中有12例(66.6%)表现为弥散限制与增强(CE)同步。其余6例(33.3%)患者在行CE前行弥散限制。DTI检测时间的平均增益为(0.8±0.5年,p=0.028)。与MDmin和RDmin比较,roc分析对ADmin的诊断价值较高(敏感性/特异性94.94%/89.7%,曲线下面积(AUC)0.96;AD的CNR较高(1.83±0.14),MD较高(1.31±0.19);和RD(0.90±0.23;p<0.0001)。Cohen’s Kappa为ADmin的0.77,MDmin的0.71和RDmin的0.65(p分别<0.0001)。
与T1w-CE相比,在扩散-张量导出图中,通过扩散限制可以在同一时间点或更早的时间点检测到MT。与辐射或平均扩散率(=表观扩散系数)相比,AD表现出较高的敏感性/特异性/肿瘤造影检测t3。
低级别胶质瘤的治疗--及时手术
在疑似低级别胶质瘤中进行手术时有四个目标:(1)病灶性质的组织学确认;(2)好转患者的神经系统状况;(3)降低肿瘤生长的风险;(4)预防恶变。首先是显而易见的。至于其他目标,回顾系列建议手术可好转神经系统疾病和癫痫发作控制。低级别胶质瘤中尚无关于切除范围对生存率影响的随机试验。来自非对照研究的大量数据表明,早期广泛切除后低级别胶质瘤的预后有所好转。早期手术在多大水平上会对低级别胶质瘤的治疗有影响。不管这些考虑因素如何,一旦计划了手术,全部证据都支持尽可能顺利地进行广泛切除。为了获得这个目标,应考虑清醒开颅术,患者脑功能成像在脑功能区肿瘤,术中MRI等。这样可以进行更顺利,更广泛的切除术,从而可以提高生存率。
如何提高低级别胶质瘤切除率?
德国汉诺威的国际神经科学研究所(INI,International Neuroscience Institute)的血管神经外科主任巴特朗菲(Helmut Bertalanffy)教授较为擅长高难度、位置的顺利前提下的肿瘤全切术,若干年来为中国及全世界高难度患者提供了无数个顺利、、较高质量的手术,其中大多是世界范围内手术难度较大、手术风险较高的手术(如脑干、丘脑、垂体、中脑、基底节区、鞍区、视神经、延髓、脊髓等“手术禁区”内的肿瘤切除术),且保持较高的切除率和对神经功能较小的损伤和较短的康复时间,甚至每年都有国际各国政要到INI进行神经外科治疗。
除了手术专家本人国际手术经验、技巧,手术团队和助手以及术中设备和器械也对一台的手术影响较大。术中配合团队(包括手术助手、麻醉团队、神经电生理监测团队等)以及术中设备(包括术中核磁、神经导航、口含式操控卡尔蔡司神经显微镜、整套各种规格的CUSA刀、双极电凝刀、自动手术座椅等)的作用不容小觑,配合团队的水平和术中设备、器械的完备程度严重关切到主刀医生可否摆出较合理的体位,可否选用较适合的手术入路,可否正常顺利完成手术,乃至尽情发挥自己的手术技巧、功力、水平。
德国巴特朗菲教授是INC国际神经外科医生集团旗下世界神经外科顾问团(WANG)成员,在INC的协助之下,他将为我国难治的脑肿瘤患者带来前沿的治疗策略和前沿的治疗方案,为患者提供新的治疗选择。




