
罹患“脊索瘤,就像野火烧不尽,春风吹又生。只要第一刀没做好,后面就无穷无尽。”
在决定为12岁的儿子小海进行脊索瘤手术前,他的父母疯狂查资料、搜集信息,为了只是帮助孩子更好、更快的解决问题。“这个疾病的关键就是在第一次手术,如果第一次手术做不好的话,下一次手术会非常棘手。有的多次手术不仅没切干净,还破坏了神经,太难恢复了……”在深入了解疾病以及与多位脊索瘤患者沟通后,她便下定决心“第一刀”一定要把握好!
然而多位医生直言不讳地告知风险:“这个位置靠近颈内动脉,手术中一旦碰破,人就完了。”绝望、恐惧、小海的母亲整整半个月没有出房间。直到她咨询了INC福洛里希教授时,得到了不同的回应:“虽然肿瘤靠近颈内动脉,但我这么多年的手术中,从来没有在颈内动脉上出过问题。我认为这个手术对我来说并不复杂。我通常通过单鼻入路进行此类手术,使用“筷子”技术操作可以实现全切。”
“敢说敢做,而且有把握、有技术,这也是我们选择福洛里希教授的一个重要原因。”最终这台手术顺利进行。在首都医科大学附属北京天坛医院,福洛里希教授凭借一双“筷子”,无需开颅,从单鼻孔就成功取出一颗33×26×33mm大小的肿瘤,无额外神经功能损伤,无脑脊液漏。术后,小海在ICU过渡一夜后就转回了普通病房,恢复良好。
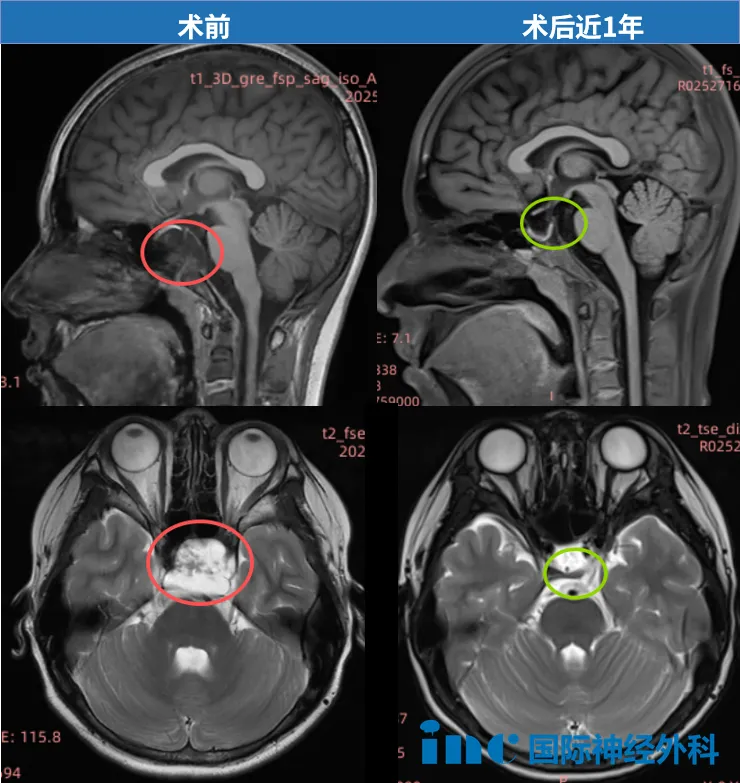
术后2个月,小海的身高也长了十几厘米。原来,肿瘤恰好生长在垂体附近,对垂体柄形成了推挤。随着肿瘤被完整切除,生长激素分泌也得以恢复正常。
热爱运动的小海还开始打篮球、跑步。在术后4个月的随访中,福教授表示:“鼻腔结构完全正常,我未见明显的肿瘤残留。”这个热爱运动的男孩还能尝试快跑1500米、潜水20米等运动!

福教授术后近1年随访
从对“第一刀”决定性作用的深刻认知,到在全球范围内寻找能够成功进行这“第一刀”的专家,这对父母将知识、判断与坚持发挥到极致,才换来了孩子重获新生、自由奔跑的可能。
01
第一刀的决定性
-为何首次手术几乎“一局定干坤”-
颅底脊索瘤的首选治疗方式是手术切除。随着显微外科和神经内镜技术的发展,在切除肿瘤的同时保护神经功能、改善生命质量成为外科手术切除的基本原则。接受全切除手术的患者在无进展生存期和总体生存期方面明显获益。
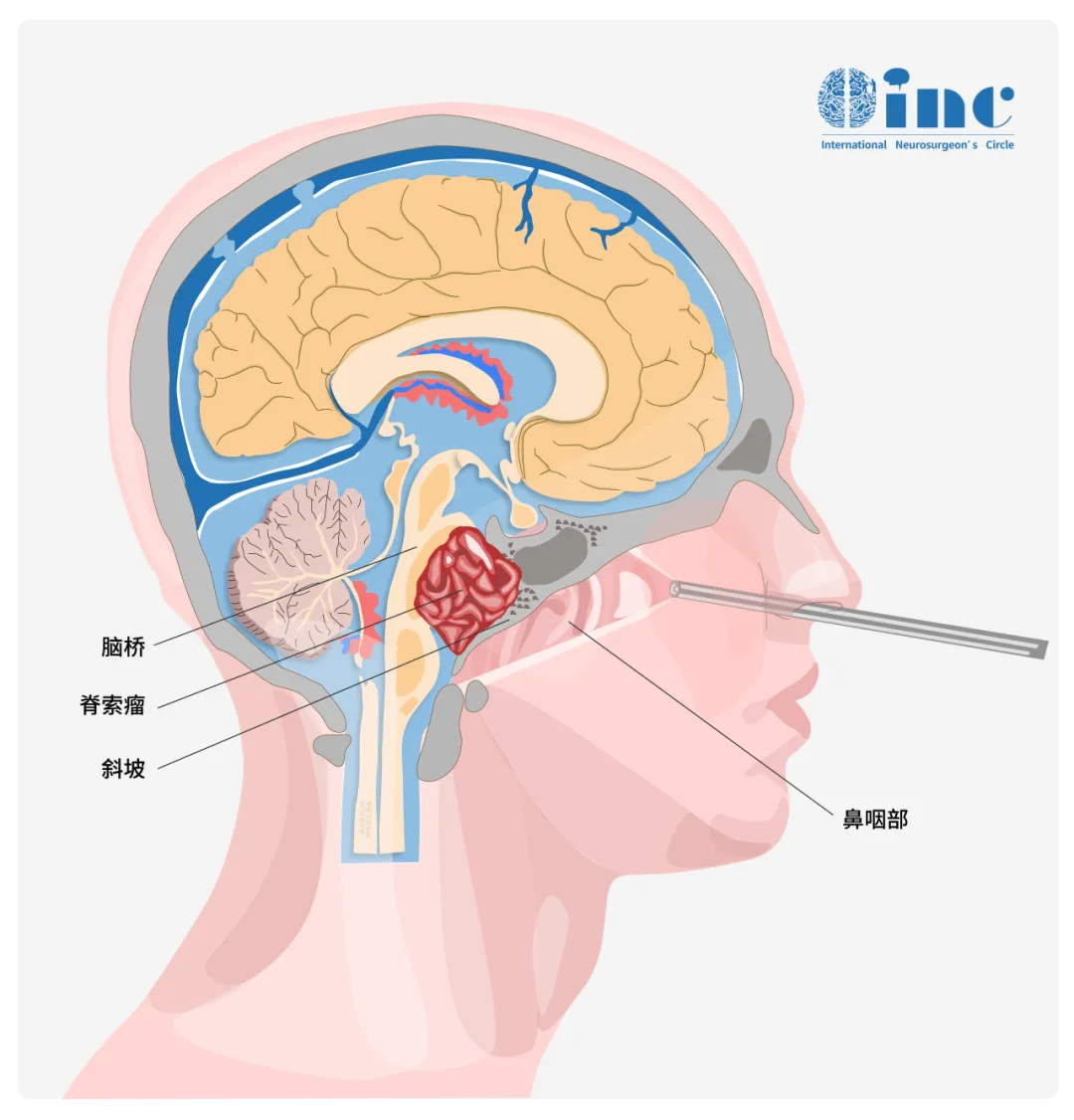
小海的脊索瘤就藏在颅底斜坡区深处,大小约33×26×33mm。它已经侵袭左侧海绵窦,导致垂体移位,就连垂体柄都已被推歪。“我就感觉这个病好恐怖。”直到现在,小海母亲提到孩子的脊索瘤,仍有后怕。怕它的侵袭性生长,怕它的手术风险,还怕它的复发……而正是这些点组合到一起,也决定了脊索瘤第一次手术的重要性。
脊索瘤就像木耳?小海母亲可以说是“孩子久病,她已成良医”,她形象比喻道:脊索瘤就像木耳一样,它长在那个木头里面,你把它木耳弄掉,它里面还长,所以你得把那个骨头切掉,才有可能治愈。
福洛里希教授也曾在演讲中提到,脊索瘤会深入骨质内部侵袭,常常在MRI显示的边界之外扩散。肿瘤还可能在硬膜的两层之间蔓延,也可能同时侵犯硬膜和骨骼,甚至向结缔组织和软组织内部侵袭,斜坡手术尤为艰难。
如果脊索瘤第一次没有全切,它可能会变得粘连、更有侵袭性。例如,多次手术的解剖结构带有瘢痕组织,通过鼻子进行手术闭合会变得更加困难,这无疑增加了手术的复杂性和风险,直接影响预后。
小海母亲还在病友群中了解到多个令人惋惜的案例。“有患者甚至做了好几次手术,家人已经崩溃了。”这些背后往往是首次手术的不彻底。
脊索瘤第一刀重要性的研究分享
早期多学科治疗对脊索瘤患者的影响(Impact of early access to multidisciplinary care on treatment outcomes in patients with skull base chordoma)研究显示,初诊患者全切除或近全切除率(84.2%)显着高于既往手术患者(68%),且其中位无进展生存期(64个月vs.25个月)明显更长。这表明第一刀的重要性。

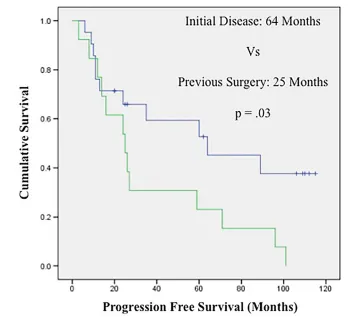
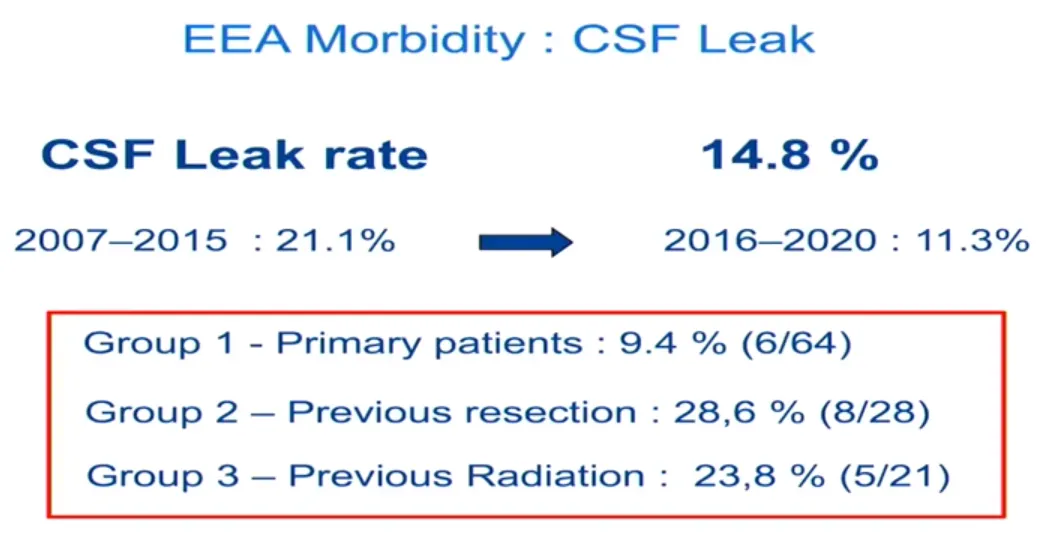
初次治疗的患者脑脊液漏发生率为9.4%,再次手术患者脑脊液漏发生率为28.6%,放疗后患者手术脑脊液漏发生率为23.8%。
02
经鼻内镜手术=无损伤?
-福教授如何降低手术风险?-
微创不等于小切口。切口只是外在形式,从自然裂隙直达深部病变、最小牵拉、最大保护功能才是内核。
这位脊索瘤患者在他院经鼻手术后,没想到鼻腔里原本那些正常的组织已经没了,术后MRI影像显示鼻腔内空荡荡的。

许多人以为经鼻手术更简单、更安全,殊不知,在狭窄的鼻腔内操作,稍有不慎就会引发脑脊液漏、严重的神经损伤、甚至威胁生命。点击阅读:微创经鼻内镜手术≠无损伤,失去嗅觉、鼻腔结构破坏、大出血…居然会有这些并发症
▼福教授解读经鼻内镜入路局限性:1、正常脑组织切除增加;2、颈内动脉损伤风险增加;3、脑神经损伤风险的增加;4、脑脊液漏增加;5、入路发病率增加;6、切除率下降。
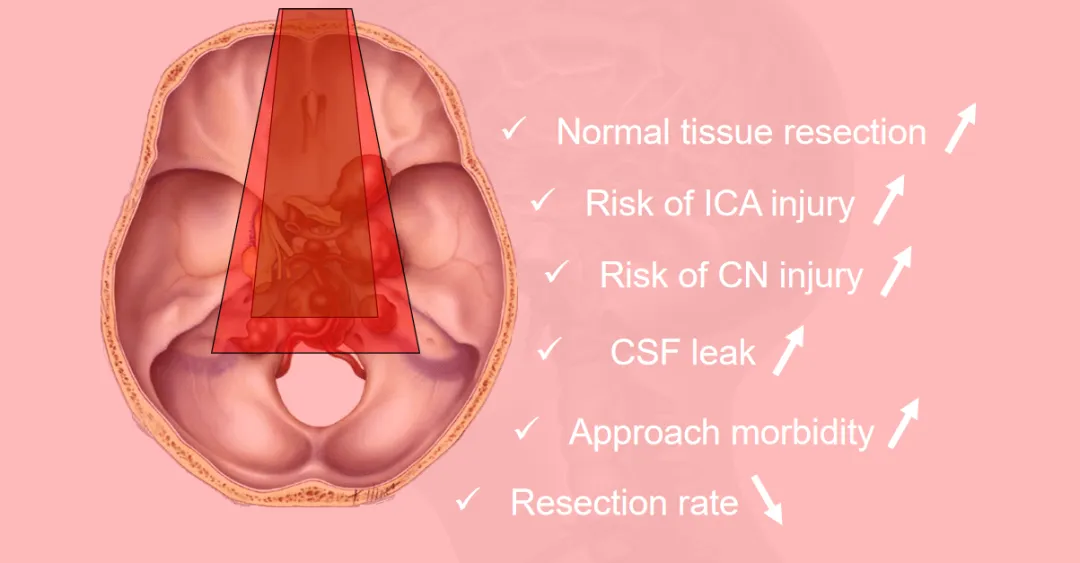
在咨询医生时,小海母亲也曾被告知一个惊人的数字:“这个手术,90%都会发生脑脊液漏,这也是劝退我们的原因。”如果发生且不能自愈,孩子可能需要二次手术进行修补,增加痛苦和风险。这也是我们最终选择福教授的原因,不能用孩子未来的生活质量去搏。
福洛里希教授手术技术分享
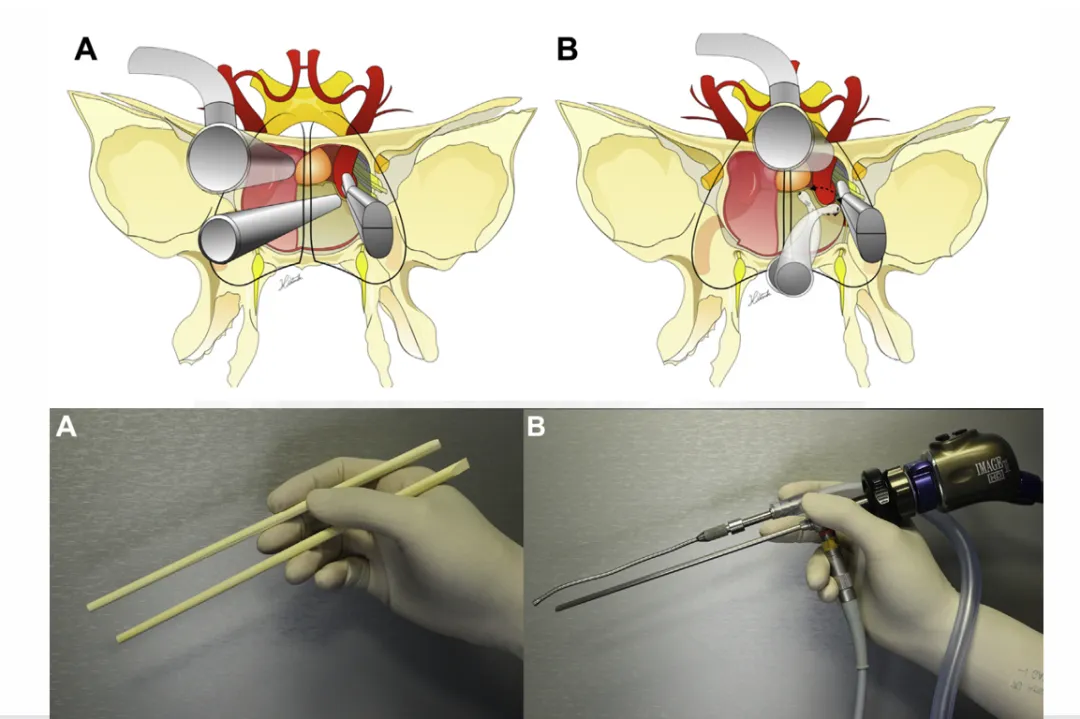
如何安全切除肿瘤?福教授的策略是:充分利用自然鼻腔通道,手持一双神奇的“筷子”,精准抵达病灶。提高切除率、降低复发风险、降低损伤,为小海带来更好的生存期和生活质量。
福教授强调:“鼻腔的结构,内镜手术前是什么样子,手术后也应该维持原样!”

而“筷子技术”,正好将狭小的鼻腔作为内镜和其他器械的“通道”,从而保护了鼻内部的结构,在单鼻孔狭窄的空间内也能获得360°的手术视野,将原本操作空间不足的劣势,转变为提升可操作性的优势。手指上极其微小的动作,在吸引器的尖端也能获得所需的移动幅度,从而有利于提高操作的精准度。点击阅读:高难度脑瘤手术的法宝竟是一双「筷子」?看福教授如何用它带来生机!
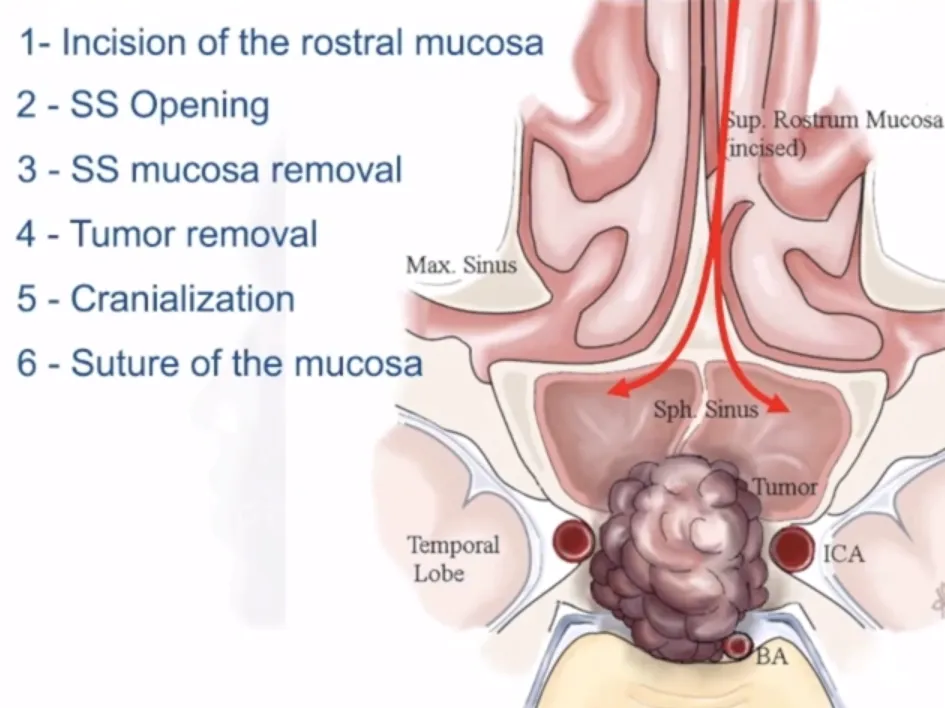
切除肿瘤后的颅底重建也是至关重要。在《The Rostral Mucosa:The Door to Open and Close for Targeted Endoscopic Endonasal Approaches to the Clivus》论文中,福洛里希教授团队提出了一种新的有针对性的内镜手术技术和颅底重建策略,将经颅入路皮肤切开和切口缝合的经典概念应用于经鼻内镜手术。蝶窦打开后,鼻腔粘膜成为生理屏障,在手术开始时切开,在手术结束时必须缝合鼻腔黏膜,以防止脑脊液漏。该技术代表了传统重建技术的一种替代方法,随着手术设备和术中可视化器械的进一步发展,它可能成为未来颅底肿瘤切除和颅底重建的一种有价值的策略。
▼福教授团队提出的EEA手术颅底重建鼻粘膜修复技术:单侧鼻中隔粘膜缝合技术
“解剖结构被完整保留了下来,这就是这个手术的魅力所在。”最终,这台手术不仅为小海全切肿瘤,孩子还恢复良好。术后没有发生脑脊液漏,也没有出现嗅觉丧失、慢性鼻窦炎、鼻腔粘连等常见问题。母亲观察到孩子术后只是:“刚手术半年的时候,冬天吸气时觉得鼻子有点凉,因为通道比原来通畅了些……”这与严重的并发症相去甚远。
当“手艺”升华为“艺术”
换来的是一个个重生的希望
如今,这个已经13岁的男孩好好享受本该属于他的青春时光。母亲也一直感慨:“选择福教授是因为我们深知第一次手术的质量几乎决定了孩子的未来,这个选择的价值是无法用金钱衡量的。”
“第一刀”的质量是预后的基石,主刀医生的技术是实现高质量切除的关键。当这两个都实现时,即使面对颅底脊索瘤这样的难题,我们仍然可以期待一个充满希望的未来。




