脑膜瘤通常是良性肿瘤,通常预后良好。颅颈交界处(CCJ)脑膜瘤占全部脑膜瘤的1.8–3.2%。这些病变在诊断时通常很大。肿瘤累及周围神经血管结构给外科医生提出了的技术挑战。肿瘤通常包裹椎动脉或基底动脉以及下颅神经,并可能侵袭颅颈交界处的骨结构。手术管理包括必要时的肿瘤切除和CCJ的稳定化。
本文摘自INC旗下世界神经外科顾问团(WANG)专家成员巴特朗菲教授的论文《Dorsolateral Approach to the Craniocervical Junction . In book: Cranial, Craniofacial and Skull Base Surgery 》,其中的案例皆使用了两种主要的手术方法,即后中线枕骨下入路和INC之德国巴特朗菲教授提出的经枕髁远外侧入路,以方便切除并限制术后发病率。我们介绍了过去17年的经验,并讨论了不同的手术方法对于手术结果造成的结果、总结了影响肿瘤可切除性的因素。
患者病例与手术方式
从1995年8月至2012年5月,共对22例颅颈交界处脑膜瘤患者进行了手术治疗。评估临床记录,手术记录和影像学检查结果。术前成像由磁共振成像(MRI)或计算机断层扫描(CT)扫描组成。在某些情况下,术前和术中还使用了CT血管造影和磁共振血管造影(MRA)。
研究包括22例患者(15例女性和7例男性;平均年龄:54岁;范围:30-96岁),他们在1995年8月至2012年5月间接受了手术切除颅脑交界处脑膜瘤。平均随访时间为46.5个月。平均疾病持续时间为21.5±24.67个月,即症状发作至入院的时间。出现时的主要症状是颈部疼痛,头痛和感觉改变(主要是感觉不足,感觉异常和感觉异常)。术前残疾通过卡诺夫斯基评分进行评估:8例患者完全能够独自进行日常活动(> 70),12例仅足以进行自我护理(70–60),2例需要多方位协助(<60)。
我们根据肿瘤基质或硬脑膜插入的来源对脑膜瘤进行了分类。颅脊膜脑膜瘤起源于颅底,并通过大孔延伸到椎管内。相比之下,脊髓型颅脑膜瘤起源于椎管,向后延伸至颅腔。根据肿瘤在轴向平面上相对于延髓的相对位置,将肿瘤进一步分类:前侧(肿瘤块主要位于神经轴的前面,背侧移位)(图1a–c),横向(图2a–f),前外侧(图3a–f),后和后外侧。前部和前外侧肿瘤位于齿状韧带的腹侧,而后部和后外侧肿瘤位于齿状韧带的背侧。肿瘤切除的程度分为完全切除或小计。完整的肿瘤切除定义为包括包囊在内的肿瘤块的全部切除。
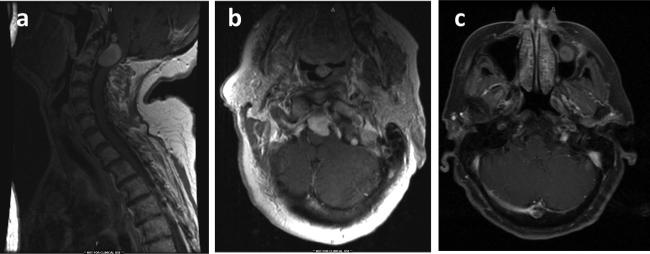
图1。这位84岁的女性患者在手术前几个月就出现了神经系统疾病的严重恶化,并表现出颈部疼痛,感觉异常和无法正常行走。MRI扫描(a–b)显示较大的脊髓前脑膜瘤(2.3 cm×1.3 cm×1.5 cm)向后移位神经轴。她接受了C1和C2椎板切除术进行枕后下中线入路。术后,她恢复得很好,头痛和感觉异常得以缓解,并且能够正常行走。随访时的MRI(c)显示肿瘤已完全切除。
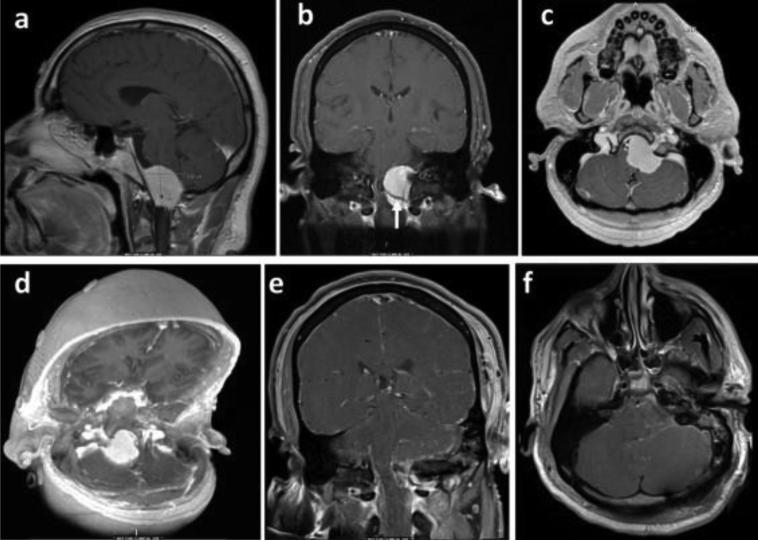
图2。这位45岁的男性患者左大腿出现颈部疼痛,头痛,眩晕和麻木。MRI扫描(a–c)和CT重建(d)显示大的颅骨脑膜瘤(3.4 cm×3.5 cm×2.5 cm),侧脑干明显移位,缠绕在椎动脉周围(箭头)。他接受远侧入路经左枕下颅骨切除术。术后暂时性吞咽困难,术后恢复良好。随访时的MRI(e和f)显示出在肿瘤插入水平上有少量增强的证据,但脑干没有明显压迫。
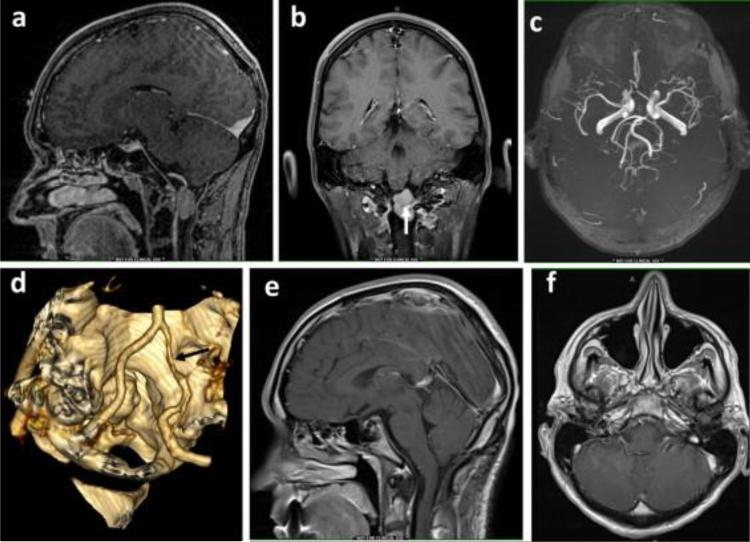
图3。这位36岁的男性患者双手麻木,头痛和步态不稳。MRI扫描(a–b)显示前外侧脊髓型脑膜瘤(3 cm×1.9 cm×1.6 cm)包裹着椎动脉(箭头)。术前CT血管造影(c)和术中MRA(d)显示肿瘤包裹的VA分支变窄。他进行了枕下颅骨切除术和C1椎板切除术,左外侧入路到C1和大孔区域,并暴露了椎动脉。术后,他恢复良好,除了发展出了腓下肌和棘上肌的萎缩,甚至还有一部分三角肌的萎缩。随访时的MRI(e和f)显示肿瘤已完全切除。
术后恢复情况
术后,每位患者在手术后立即接受MRI扫描,以检测水肿,出血或残留肿瘤。通常,在术后2个月,6个月和1年后再进行一次MRI扫描,以确定肿瘤的切除状态,假性脑膜膨出和监测残留肿瘤的生长。如果出现新的临床症状,则需要进一步扫描。如果肿瘤保持稳定,则指导患者进行每年定期MRI复查。
中位住院时间为5天。全切除10例(45%),次全切除12例(55%)。在小计切除组中,残留物附着在椎动脉或基底动脉上。手术后12例次全切除患者中有2例接受了放疗。对这些患者进行常规MRI扫描,在全部情况下,多年来残留肿瘤均保持稳定。完全切除的患者无需再次手术。围手术期并发症总结如下:手术后常见的并发症是吞咽困难,出现吞咽困难的病例为10例(45%)。5例患者需要饲管。术后吞咽困难的10例患者中,大多数(70%)术后1年能够独自吞咽足够的固体饮食。手术后二常见的并发症是新的颅神经缺损,较常见的是CN XI,XII,VI和VII。
巴教授总结顺利全切颅颈交界区脑膜瘤要点
颅颈交界性脑膜瘤的外科手术治疗仍然是对神经外科医师的挑战,特别是在涉及邻近神经血管结构的病例中。巴教授提倡以一种个性化定制的方式设计和进行手术,同时注意较小侵入性的原则。
4.合理利用术中神经电生理监测和术中核磁共振等辅助工具,以确定手术的顺利性和合适性。
阔别一年,2021年2月底,INC国际神经外科医生集团旗下组织世界神经外科顾问团(WANG)成员之一,世界神经外科联合会(WFNS)教育委员会现任主席德国巴特朗菲教授将再次来华学术交流,期间为高难度、,或者追求较好手术质量的神经外科患者亲自主刀手术,现开始全国范围内招募神经外科疾病患者!
2.Doi:10.1016 / j.clineuro.2013.11.023




