桥小脑角区脑膜瘤,通常压迫周围许多重要神经血管、小脑甚至脑干,大肿瘤,手术难度大,手术不慎易残留肢体瘫痪、面瘫、听力损伤等。完整切除桥小脑角区脑膜瘤且不伤及周边脑干、神经和血管,手术的每个细节都至关重要。
而对于一些这样的复杂脑膜瘤案例,对于INC世界神经外科顾问团的一些成员教授来说正是较为擅长的,他们不仅能达到手术全切从而达到较小的复发率,且对手术顺利性和术后并发症的控制有着的把握,其给患者带来的较大生存率、较小复发率和良好预后正是诸多复杂位置脑膜瘤患者所梦寐以求的。
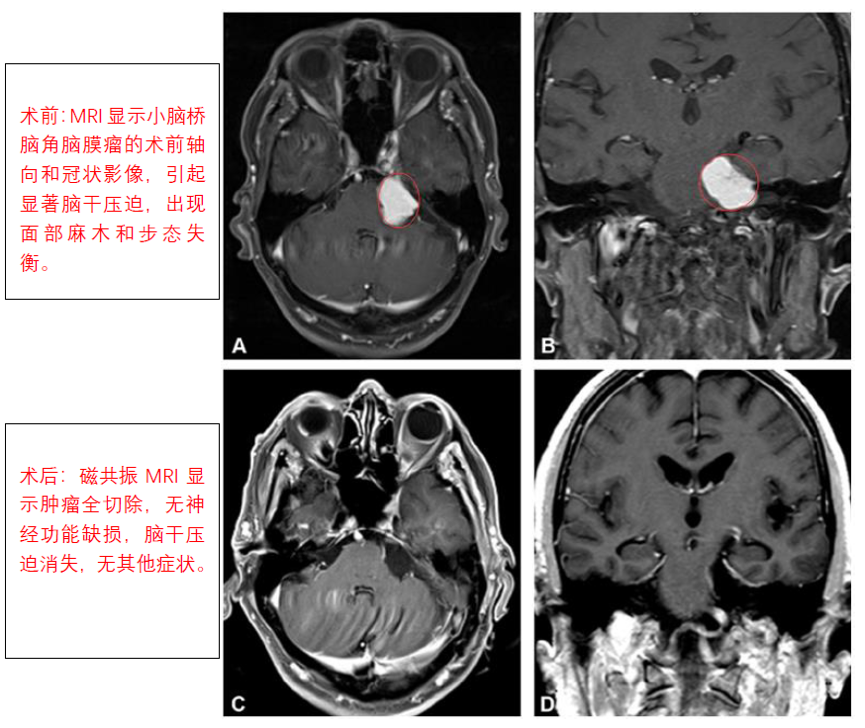
81岁老人全切手术前后对比
一位81岁的老人因左侧面部麻木和步态失衡3个月,去医院检查出“左侧桥小脑角区占位”。
术前MRI:从脑幕下表面向左小脑桥脑角产生大的均匀增强病变,引起的脑干压缩,出现面部麻木和步态失衡
诊断:桥小脑角区脑膜瘤
手术方案:左侧乙状窦后开颅手术切除肿瘤
手术医生:INC国际神经外科医生集团旗下世界神经外科顾问团成员、国际神经外科学院院长美国William T. Couldwell教授
术后情况:手术顺利,脑膜瘤得以全切,没有新的术后神经功能缺损,脑干压迫消失。术后4天出院回家,术后1个月,步态失衡和左侧面部麻木消失。其后的4年间,老人生活正常。
桥小脑角区脑膜瘤复杂在哪儿?
脑膜瘤生长位置各异,不同部位的脑膜瘤可引起的症状不一样,手术切除方法以及难度都会有所不同。桥小脑角区正是脑膜瘤的一类生长位置之一,而解答桥小脑角区脑膜瘤好不好切除这类问题,还需要从该结构的不同性说起。
桥小脑角区(Cerebellopontine angle,CPA)是由前内侧的桥脑外缘、前外侧的岩骨内缘及后下方的小脑半球前外侧缘构成一个锥形窄小的空间,而锥交则正于岩骨尖。此区的重要性在于集中了听神经、面神经、三叉神经及岩静脉、小脑前上动脉等。

图 1 *号所标位置附近即为桥小脑角区,此处可见
桥小脑角区多为轴外肿瘤,以听神经瘤较常见,其次为脑膜瘤,三叉神经瘤,另外可见胆脂瘤,蛛网膜囊肿,血管母细胞瘤,动脉瘤,海绵状血管瘤,转移瘤,以及发生于小脑及脑干的脑内肿瘤突入桥小脑角区。

图2 桥小脑角区常见肿瘤及其发病率
桥小脑角区CPA脑膜瘤一般起源于覆盖在岩锥后表面的硬膜,位于三叉神经的外侧。Cushing和Eisenhardt在1938年较早将这类肿瘤描述为“伪听神经瘤”。大部分桥小脑角区脑膜瘤起源于Ⅴ、Ⅶ/Ⅷ、Ⅸ和Ⅹ颅神经的后方,这些神经被肿瘤推挤向前方且与肿瘤之间存在完整的蛛网膜分隔,且肿瘤近中线侧还有丰富的血管结构,包括基底动脉、椎动脉、小脑前下动脉和小脑后下动脉等。
手术切除程度决定着脑膜瘤复发率的高低
经过许多相关研究验证,大水平的顺利切除脑膜瘤可延长无进展生存期且不增加并发症率,确定了现在国际通行的颅内脑膜瘤手术切除程度Simpson分级系统。
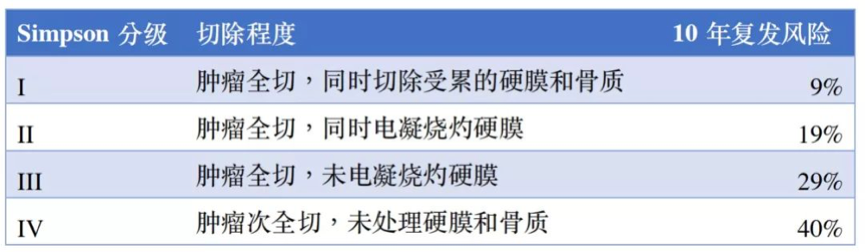
现国际通行的Simpson分级评估脑膜瘤复发的关系
随着神经外科技术的不断发展,应用显微外科手术进行切除可获得预期的临床疗效--即根据脑膜瘤的位置、大小、与周围重要结果的关系以及颅底重建的需要,采取个性化的手术方案,遵循病变暴露较大化和脑组织牵拉较小化的颅底外科原则,在现代化的高科技设备(包括术中神经导航、术中MRI系统、术中CT等)辅助下,应用手术显微镜下进行肿瘤切除手术,具有切除率高、神经功能保全率高、大水平地减少并发症等优点,从而能够很好地控制肿瘤进程。
什么情况下可以做手术?
若肿瘤占位效应明显并引起神经功能缺损,则应尽快手术且尽可能全切;但是,手术全切不应当以牺牲神经功能为代价。
总体而言,桥小脑角区脑膜瘤应以手术全切为目标,根据术中情况可接受次全切以保护神经功能;然后定期复查观察残余肿瘤,若肿瘤增大并出现神经功能缺损症状,如果肿瘤小可以选择立体定向放射外科治疗(SRS),如果肿瘤较大,再次显微手术切除肿瘤。
桥小脑角区脑膜瘤的手术入路选择
以上案例Couldwell教授结合患者实际情况所选择的乙状窦后入路,其开颅较为简单,以脑池和颅神经的生理间隙为手术路径,可以合适暴露和切除肿瘤,且较大限度保护好CPA区的重要神经结构,目前该入路已成为CPA区肿瘤较常用的手术入路。其他的桥小脑角脑膜瘤的手术入路,如乳突后入路、经迷路入路、迷路后入路、经岩骨入路,因为对迷路听觉影响大,操作复杂,并发症较多,对于CPA区的肿瘤优势不大。
除了更适合患者的手术方案的确定,选择一个有丰富成熟的手术经验和临床经验的主刀医生团队,这是保障患者手术成功、术后生存期及生活质量至关。以上案例的主刀医生INC之美国William Couldwell教授还曾担任国际脑膜瘤协会主席,对于各类复杂位置脑膜瘤手术切除具有丰富的成功经验。除了美国William Couldwell教授,INC世界神经外科顾问团还有10多位众多国际神经外科不同细分领域的人物,擅长这种复杂位置脑膜瘤治疗的还有当今的世界神经外科联合会(WFNS)教育委员会主席德国Helmut Bertalanffy(巴特朗菲)教授、WFNS颅底手术委员会主席法国Sebastien Froelich教授等。




